Dr Damir Muhović, spec. interne medicine, subspec. gastroenterohepatologije
Klinički centar Crne Gore
Inflammatory bowel disease (IBD), engl. ili „zapaljenske bolesti crijeva“ su zajednički naziv za tri različita autoimuna, hronična, idiopatska oboljenja crijeva. U zapaljenske bolesti crijeva ubrajamo Kronovu bolest (CD), ulcerozni kolitis (UC) i nedeterminisani kolitis. CD može biti lokalizovana u bilo kojem dijelu probavnog trakta (od usne šupljine do anusa ), dok UC lokalizacijom obuhvata samo debelo crijevo.
Uzrok nastanka ovih oboljenja do danas je nepoznat. Pripadaju grupi autoimunih oboljenja i vjerovatno se radi o abnormalnom odgovoru imunološkog sistema na određene antigene u lumenu crijeva. Genetska predispozicija za nastanak bolesti ima nešto značajniju ulogu kod Kronove bolesti u odnosu na ulcerozni kolitis. Postoji više od 70 gena za koje se zna da su povezani s nastankom Kronove bolesti. Pored genske predispozicije, faktori okoline, infekcija određenim patogenima (virusi, E.coli, mikobakterije, određene klostridije) kao i stresan način života, pogoduju razvoju IBD-a.
Dijagnozu upalnih bolesti crijeva postavlja ljekar gastroenterohepatolog, na osnovu kliničke slike, laboratorijske dijagnostike, radioloških dijagnostičkih procedura (CT, MRI) i endoskopskih pretraga: ezofagogastroduodenoskopije i kolonoskopije. Zlatni standard za postavljanje dijagnoze su endoskopske procedure, uz biopsije sluznice gastrointestinalnog trakta i patohistološka verifikacija inflamatornih bolesti crijeva.
Liječenje zapaljenskih bolesti crijeva podrazumjeva: ublažavanje simptoma bolesti i/ili zaustavljanje progresije oboljenja, sprječavanje akutnih upala (pogoršanja), poboljšanje kvaliteta života oboljelih, kao i sprječavanje i liječenje komplikacija.
Ekstraintestinalne manifestacije (EIM) IBD-a treba razlikovati od komplikacija bolesti
Stanja povezana sa IBD-om, koja se javljaju unutar crijeva, su komplikacije osnovne bolesti i uključuju fistule i apscese, stenoze, strikturu, analne fisure, perforacije crijeva i druge.
Stanja povezana sa IBD-om, koja se javljaju izvan gastrointestinalnog trakta, nazivaju se „ekstraintestinalne ili vancrijevne manifestacije bolesti“. Sve EIM mogu se podijeliti u nekoliko grupa: klasične EIM, udružene imuno-posredovane bolesti sa IBD, komplikacije nastale kao posljedica sistemske inflamacije i komplikacije koje su posljedica terapije koju koristimo u liječenju IBD.
Klasične EIM mogu zahvatiti bilo koji sistem organa u organizmu – oko (uveitis, skleritis, episkleritis), usnu duplju (aftozni stomatitis, ulceracije), kožu (pyoderma gangrenosum, erythema nodosum, Sweet syndrome), zglobove (aksijalni i periferni artritisi, artralgije, spondiloartropatije), jetra i žučni putevi (primarni sklerozirajući holangitis, autoimuni hepatitis) itd.
Udružene imuno-posredovane bolesti sa IBD su: multipla skleroza, bronhiektazije, miokarditisi, intersticijumske bolesti pluća i druge.
Komplikacije koje nastaju kao posljedica sistemske inflamacije u IBD su: ishemijska srčana bolest, tromboze venskih i arterijskih krvnih sudova, cerebrovaskularne bolesti, anemija i druge.
Komplikacije koje su posljedica terapije i liječenja IBD su: osteoporoza, perikarditis, pankreatitis, recidivantne oportunističke infekcije i drugo.
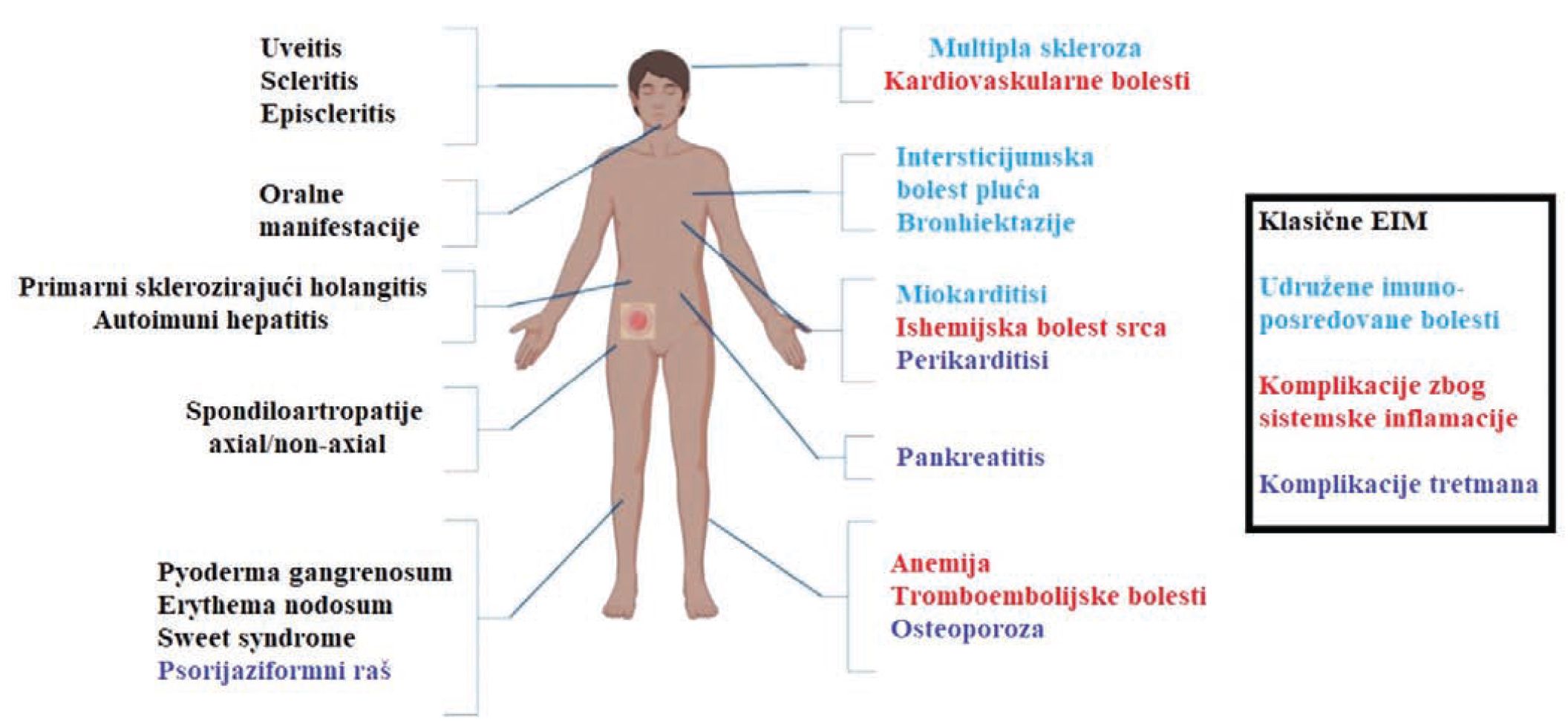
Slika 1. Podjela ekstraintestinalnih manifestacija prema posljednjem vodiču Evropskog udruženja za Kronovu bolest i kolitis. Modifikovano iz: J Crohns Colitis, Volume 18, Issue 1, January 2024, Pages 1–37, https://doi.org/10.1093/ecco-jcc/jjad108
Većina EIM-a je direktno povezana s trenutnim pogoršanjem crijevne bolesti („flare“) kao što su afte, pauciartikularni artritis, nodozni eritem i episkleritis. Drugi EIM kao što su ankilozantni spondilitis i uveitis su nezavisni od aktivnosti crijevne bolesti.
Oko 50% pacijenata sa zapaljenskom bolešću crijeva može doživjeti barem jednu vancrijevnu manifestaciju bolesti i prije nego što se dijagnostikuje IBD. Nekada EIM budu prve manifestacije IBD. Upravljanje složenim EIM uvijek treba razmatrati i liječiti multidisciplinarno.
Evropsko udruženje za Kronovu bolest i kolitis (engl. European Crohn´s and Colitis Organisation – Ecco), 2023 godine, objavilo je smjernice i preporuke za liječenje vancrijevnih manifestacija IBD-a (Hannah Gordon, Johan Burisch, Pierre Ellul et al, ECCO Guidelines on Extraintestinal Manifestations in Inflammatory Bowel Disease, Journal of Crohn's and Colitis, Volume 18, Issue 1, January 2024, Pages 1–37, https://doi.org/10.1093/ecco-jcc/jjad108). Danas gastroenterohepatolozi u Crnoj Gori dijagnostikuju i liječe EIM kod IBD koristeći ECCO preporuke. U nastavku ćemo reći nešto o par najčešćih IBD-EIM.
Patogeneza i liječenje pojedinih EIM
Periferni i aksijalni artritis
Periferni artritis kod IBD je obično asimetričan i oligoartikularan (zahvaćen je mali broj zglobova), češći kod CD, posebno kod onih sa bolešću kolona. Njegov početak može prethoditi simptomima crijevne bolesti, iako se obično poklapa ili se javlja nakon postavljanja dijagnoze IBD. Učestalost kod IBD kreće se od 5% do 20% (5-14% za UC i 10-20% za CD-a). Prognoza aksijalne bolesti je nepovoljnija i povezana je sa napredovanjem ankilozantnog spondilitisa i ne zavisi o aktivnosti IBD bolesti. Pacijenti sa aksijalnim spondiloartropatijama (SpA) trebaju istovremeni i zajednički, dijagnostički i terapeutski pristup od strane gastroenterohepatologa i reumatologa. Liječenje aksijalnog SpA sa sulfasalazinom i metotreksatom je ograničene efikasnosti, te rano uvođenje faktor antitumorske nekroze (TNF) je preferirani tretman za one koji su netolerantni ili otporni na NSAIL. Liječenje osnovne upale crijeva često je dovoljno za liječenje perifernog artritisa. U perzistentnom artritisu, sulfasalazin i metotreksat mogu imati ulogu. Anti-TNF terapija je odgovarajuća i efikasna za liječenje aksijalnog spondiloartritisa kod pacijenata sa IBD, a po novim smijernicama vedolizumab i ustekinumab se ne preporučuju.
EIM oka
Prednji uveitis i episkleritis su najčešće očne manifestacije IBD. Episkleritis može biti relativno bezbolan, sa crvenilom beonjače i konjuktive, a može se javiti svrbež i peckanje za razliku od skleritisa koji je vrlo bolan. Uveitis je rjeđi, ali ima potencijalno teže posljedice (gubitak vida). Izvještaji o učestalosti očnih manifestacija kreću se od 4-12% slučajeva IBD, iako se u nekim kohortama ovo povećava na 29%. Nijedan od ovih procenata nisu zasnovani na populaciji i obično su ograničeni na mali broj pacijenata te ih treba posmatrati u skladu s tim. Episkleritis je nekada samoograničavajući i može se spontano povući. Lokalni ili sistemski NSAIL ili lokalni kortikosteroidi mogu se koristiti za simptomatsko liječenje. Liječenje skleritisa ili uveitisa treba biti vođeno od strane oftalmologa, a uključuje lokalnu terapiju ili sistemske kortikosteroide, konvencionalne imunosupresive i anti-TNF agense.
Kožne bolesti
Erythema nodosum (EN): Bolest se lako prepoznaje i karakterišu je uzdignuti, nježni, crveni ili ljubičasti potkožni čvorići, prečnika 1–5 cm, obično na ekstenzornoj površini ekstremiteta i obično zajedno sa aktivnom IBD bolesti. Prevalencija EN u IBD kreće se od 4,2% do 7,5% i veća je u CD od UC i češća među ženskim IBD pacijenticama. Patogeneza EN nije dobro shvaćena. Neki podaci sugerišu da bi to mogla biti reakcija preosjetljivosti tipa IV, jer se okidač može identifikovati kod skoro 40% pacijenata. Sistemski kortikosteroidi mogu biti od koristi za liječenje teških slučajeva. Liječenjem aktivne crijevne bolesti, u najvećem broju slučajeva dolazi do povlačenja i EN. U rezistentnim EN ili kada postoje česti recidivi, može se primijeniti imunomodulacija azatioprinom, infliksimabom ili adalimumabom, ustekinumabom ili vedolizumabom.
Pyoderma gangrenosum (PG): PG je takođe kožno oboljenje koje se može pojaviti bilo gdje na tijelu, uključujući genitalije, ali najčešća mjesta su potkoljenice. U početku PG ima oblik pojedinačnih ili višestrukih eritematoznih papula ili pustula, ali naknadna nekroza dermisa dovodi do razvoja dubokih ulceracija koje sadrže gnojni materijal. U novijim publikacijama, 0,6-2,1% pacijenata sa UC razvilo je PG (što je veća učestalost od one uočene kod CD). PG se može liječiti sistemskim kortikosteroidima, infliksimabom ili adalimumabom, lokalnim ili oralnim inhibitorima kalcineurina. U refraktornim slučajevima indikovano je i liječenje sa JAK inhibitorima (tofacitinib) ili ustekinumabom.
Hematološke manifestacije IBD
Anemija je jedan od najčešćih EIM kod IBD. Definicije anemije Svjetske zdravstvene organizacije (SZO) su primjenljive na pacijente sa IBD. Nedostatak gvožđa – hiposideremijska anemija i anemija hronične bolesti su najčešći tipovi koji se javljaju kod IBD, bilo kao jedina stanja ili u kombinaciji sa nedostatkom drugih mikronutrijenata. Pacijente sa IBD treba redovno procjenjivati na anemiju, zbog njene visoke prevalencije i značajnog uticaja na kvalitet života i komorbiditeta. Parametre anemije treba procjenjivati svakih 6–12 mjeseci kod pacijenata u remisiji ili sa blagom aktivnošću bolesti; pacijente sa aktivnom bolešću treba pratiti najmanje svaka 3 mjeseca. U prisustvu biohemijskih ili kliničkih dokaza upale, dijagnostički kriterijumi za anemiju hronične bolesti (ACD) su serumski feritin >100 µg/L i zasićenje transferina <16%. Ako je nivo feritina u serumu između 30 i 100 µg/L, vjerovatno se radi o kombinaciji hiposideremijske anemije i ACD.
Tromboembolijske komplikacije, među kojima je venska tromboza dosta češća od tromboze arterijskih krvnih sudova, su česte komplikacije IBD. Tromboze krvnih sudova i tromboembolijske komplikacije se javljaju kao posljedica sistemske inflamacije kod pacijenata sa aktivnim IBD. Obavezna je upotreba profilaktičke doze niskomolekularnog heparina ili fondaparinuksa kod pacijenata sa IBD tokom bilo koje hospitalizacije ili velike operacije. Pacijenti sa IBD koji su bili podvrgnuti velikoj hirurškoj proceduri treba da dobiju profilaktičku dozu heparina niske molekularne težine do najmanje 3 nedjelje nakon otpuštanja. Za pacijente nakon hospitalizacije ili ambulantne pacijente sa aktivnim IBD, može se razmotriti tromboprofilaksa. Direktni oralni antikoagulansi (DOAK) su preporučeni u terapijskim dozama, kod svih pacijenata sa akutnim trombozama.
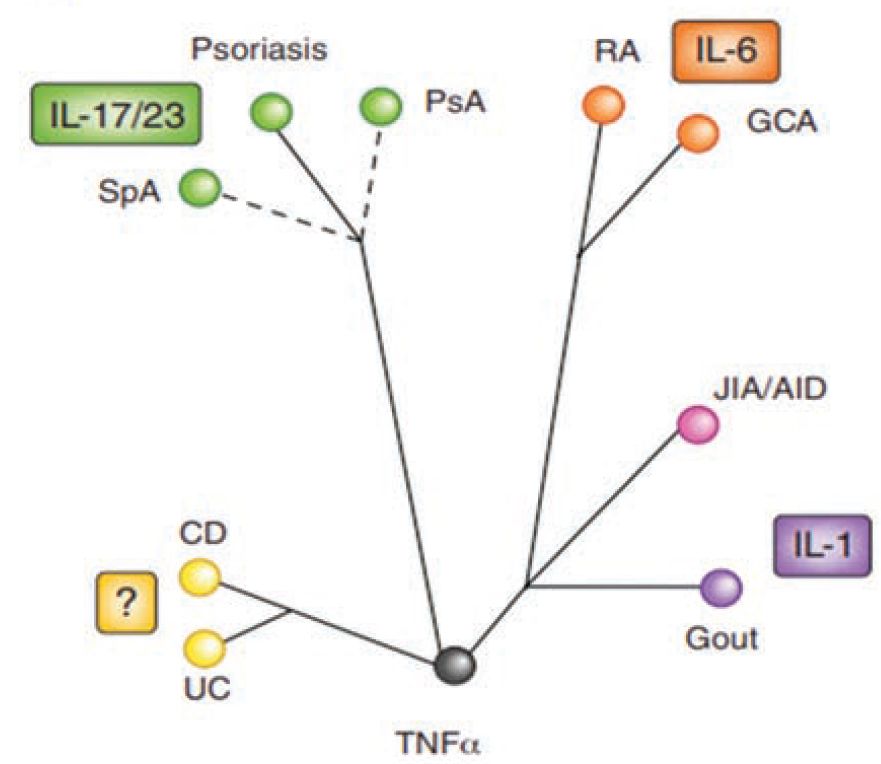
Slika 2. Stablo molekularne taksonomije inflamatornih citokina kod različitih bolesti i efikasnost inhibicije citokina u hroničnim inflamatornim bolestima. Većina hroničnih inflamatornih bolesti dijele klinički odgovor na inhibiciju TNF-a, ali se značajno razlikuju po njihovom odgovoru na inhibiciju drugih inflamatornih citokina, kao što su IL-6, IL-1 i IL-17 i IL-23 (IL -17/23), što ukazuje na hijerarhijsku strukturu efekata citokina kod različitih hroničnih inflamatornih bolesti. RA – reumatoidni artritis; JIA – juvenilni idiopatski artritis; AID – autoinflamatorna bolest uključujući Stillovu bolest; CD – Kronova bolest; UC – ulcerozni kolitis; PsA – psoriatični artritis, SpA – spondiloartritis, GCA – arteritis džinovskih ćelija. Modifikovano od: Schett, G., Elewaut, D., McInnes, I. B., Dayer, J.-M., & Neurath, M. F. (2013). How Cytokine Networks Fuel Inflammation: Toward a cytokine-based disease taxonomy. Nature Medicine, 19(7), 822–824. doi:10.1038/nm.3260
TNF α – ključni citokin
Liječenje zapaljenskih hroničnih bolesti provodi se širokim spektrom imunomodulatora kao što su glukokortikoidi, metotreksat, azatioprin ili 6-merkaptopurin koji blokiraju funkciju leukocita. Početkom 1990-ih postignut je izuzetan terapijski uspjeh sa ciljanom inhibicijom/blokadom faktora tumorske nekroze-alfa (TNF-α) kod pacijenata sa reumatoidnim artritisom. On je pokazao da hronična zapaljenska bolest zavisi od osjetljive i krhke mreže citokina koja kolabira sa neutralizacijom, funkcionalno osjetljivih čvorova kao što su npr. TNF alfa citokin. Međutim, pozitivan efekat liječenja sa blokadom TNF alfa citokina pokazao se i kod pacijenata sa psorijazom, psorijatičnim artritisom, Kronovom bolešću, ulceroznim kolitisom, ankilozirajućim spondilitisom, juvenilnim artritisom itd. Iz tog razloga TNF alfa citokin možemo smatrati ključnim citokinom za supresiju imunološki posredovanih oboljenja (npr. IBD-a) ali i potencijalnih EIM autoimunog porijekla kao što su artritis, uveitis i druge.
Ljekovi iz grupe blokatora TNF alfa citokina, a posebno adalimumab, pokazuju efikasnost u liječenju širokog spektra imunološki posredovanih upalnih bolesti (eng. immune-mediated inflammatory diseases – IMIDs), što je naglašeno u smjernicama za liječenje EIM, ECCO 2016. Drugi zapaljenski citokini kao što su IL-6, IL-1 i IL-17 i IL-23 (IL-17/23) dijele pak različit odgovor na njihovu blokadu – što ukazuje na hijerarhijsku strukturu efekta kod različitih hroničnih zapaljenskih bolesti (slika 2).