Dr Milan Sorat, medikalni onkolog
Institut za onkologiju, Klinički centar Crne Gore
Karcinom bubrega se nalazi na 13. mjestu po učestalosti malignih bolesti u svijetu. Čini 3% svih malignih bolesti i uglavnom se javlja u starijoj životnoj dobi. Oko 90% ovih karcinom čini patohistoliški adenokarcinom bubrežnih ćelija (RCC-renal cell adenocarcinoma), a najčešća podvarijanta je svjetloćelijski tumor (clear renal cell carcinoma ccRCC) koji čini oko 70% svih karcinoma bubrega. Od drugih subtipova treba pomenuti papilarni, hromofobni, nasljedni tumorski sindrom, medularni, mucinozni, multilokularni cistični, karcinom vretenastih ćelija…). Ovi različiti subtipovi pokazuju različitu biologiju, histološke i genetske osobenosti.
Smatra se da karcinomi u najvećem procentu nastaju malignom transformacijom ćelija epitela proksimalnih bubrežnih tubula.
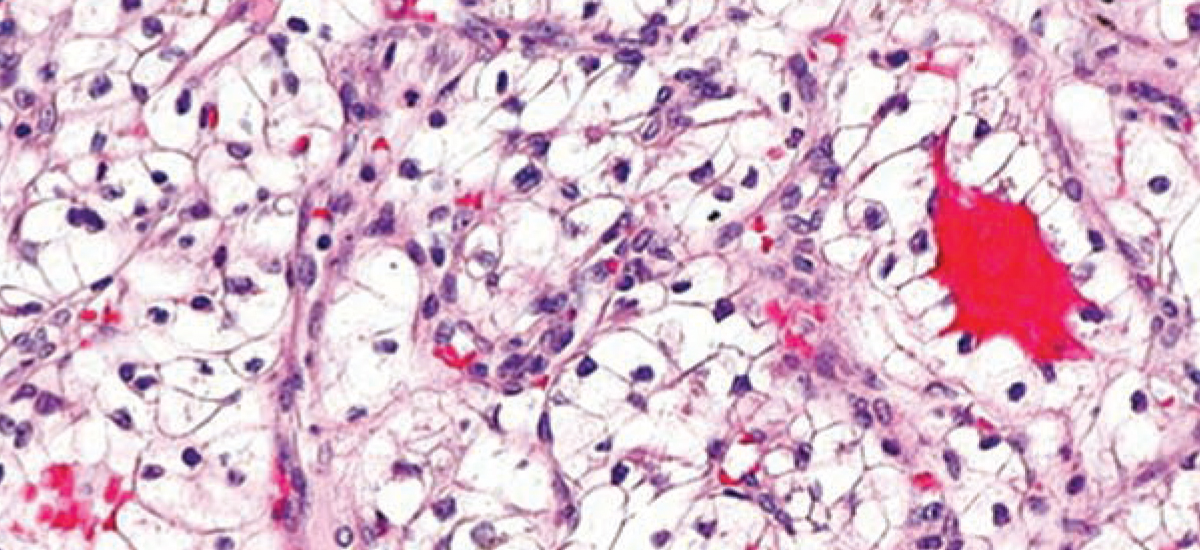
Svjetloćelijski karcinom bubreg dobio je naziv po izgledu ćelija karcinoma pod mikroskopom („bubbles“-mjehurići). Nepredvidljivog je kliničkog ponašanja i najčešće se javlja sporadično, rijetko u sklopu nasljednih sindroma kao što su: von Hippel Lindau sindrom, nasljedni femilijarni oblik ccRCC, tuberozna skleroza. Izuzetno rijetko se javlja u mlađoj životnoj dobi.
Etiologija ove bolesti nije u potpunosti razjašnjena kao i za većinu malignih bolesti, ali su prepoznati faktori rizika. Glavni faktor rizika je predispozicija genetska da se oboli i tada je ovaj tumor povezan sa gore navedenim nasljednim sindromima, ali se ova genetska osnova dokazuje kod manjeg procenta oboljelih. Od drugih faktora rizika treba pomenuti: pušenje, gojaznost, dugotrajne upale bubrega, visok krvni pritisak, izloženost hemijskim materijama, pesticidima, dugotrajna upotreba analgetika (fenacetin). Primijećena je povećana učestalost obolijevanja kod osoba koje imaju hroničnu bubrežnu slabost na programu dijalize i kod osoba koje imaju tkz. cističnu bolest bubrega – nasljedno oboljenje koje karakteriše stvaranje cista u bubrezima.
Klinički ova bolest je dosta nepredvidljiva. Zbog lokalizacije često protiče asimptomatski dok ne dostigne određenu veličinu ili dok ne dođe do širenja bolesti na druge organe. Zbog ovoga se najčešće karcinom bubrega otkriva na rutinskog ultrazvučnom pregledu. Oko ¼ pacijenata u momentu postavljanja dijagnoze već ima udaljene metastaze. Najčešći simptomi su bezbolna hematurija, palpabilna tumorska promjena u slabini i pojava slabinskog bola.
Kako se postavlja dijagnoza?
Za dijagnozu i postavljanje sumnje na ovo maligno oboljenje ključan je radiološki imidžing (ultrazvuk, CT, MR), a radiološki imidžing je važan i za procjenu stadijuma bolesti (TNM klasifikacija), što nam je važno radi odluke o terapijskoj strategiji. Zlatni standard u postavljanju dijagnoze je biopsija tumorske promjene i patohistološka potvrda o kom tipu tumora se radi.
 Terapijske strategije zavise od više faktora, prije svega od TNM stadijuma bolesti i patohistološkog tipa:
Terapijske strategije zavise od više faktora, prije svega od TNM stadijuma bolesti i patohistološkog tipa:
Svjetloćelijski karcinom bubrega je potencijalno kurativno oboljenje ukoliko se otkrije u ranom stadijumu bolesti. Svaka terapijska strategija mora biti prilagođena, personalizovana za svakog pacijenta posebno, u skladu sa životnom dobi, stadijumom bolesti, priduženim bolestima, opštim stanjem pacijenta. Odluku donosi multidisciplinarni tim koja čini medikalni onkolog, radioterapeut, urolog, patolog.
Za lokalizovane forme liječenje je hiruško-parcijalna ili radikalna nefrektomija, a ponekada se može uraditi i citoreduktivna hirurgija kod pacijenata koji imaju metastatsku bolest, a koji su dobrog opšteg stanja i koji nemaju moždane i plućne metastaze. Kod pacijenata koji imaju pridužene bolesti i povećan operativni rizik mogu se sprovesti i lokalni modaliteti liječenja: radiofrekventna ablacija ili krioablacija, mada se izuzetno rijetko koriste u kliničkoj praksi.
Kod uznapredovalih formi bolesti liječenje je sistemsko. Za sve karcinome bubrega, uključujući i najčešći tip ccRCC, je karakteristično da su rezistentni na zračenje i hemioterapiju. Zbog toga je u liječenju ove bolesti važan razvoj target-ciljane terapije, a u novije vrijeme i imunoterapije, posebno kod metastatske i lokano uznapredovale bolesti. Razvoj ove inovativne terapije promijenio je prognozu i preživljavanje pacijenata sa metastatskim karcinomom bubrega.
Od inovativne terapije danas dostupne treba pomenuti: inhibitore tirozin kinaze (TKI-sunitinib, sorafenib, axitinib, pazopanib), mammalian target of rapamycin (mTOR) inhibitori-everolimus, imuno “check point” inhibitore (pembrolizumab i nivolumab), interleukin 2 (limitirana efiasnost, a velika toksičnost), kao i rekombinantna monoklonska antitijela.