Dr Rifat Međedović
Internista – reumatolog
Klinički centar Crne Gore
Osteoporoza je sistemska metabolička bolest kostiju koja se karakteriše smanjenjem koštane mase i poremećajem mikroarhitekture kosti, što uzrokuje povećanu koštanu lomljivost, odnosno povećani rizik za nastanak preloma. Takođe, možemo reći da je osteoporoza stanje koje se karakteriše smanjenjem koštane gustine kao posljedica poremećaja koštanog remodelinga, odnosno ravnoteže između resorpcije i stvaranja kosti. Naime, povećana resorpcija ili smanjeno stvaranje kosti dovešće do nastanka osteoporoze.
Prema International Osteoporosis Foundation (IOF), osteoporoza je jedna od najčešćih hroničnih bolesti, koja svojim posljedicama može dovesti do smanjenja i/ili gubitka radne sposobnosti i invaliditeta. Takođe, može dovesti i do umanjenja mogućnosti obavljanja i svakodnevnih životnih aktivnosti. Predstavlja svjetski javno zdravstveni problem jer je direktno povezana sa prelomima. Hronična bol, prelomi, deformiteti koštano-zglobnog sistema, ograničena pokretljivost i povećana zavisnost o tuđoj pomoći smanjuju kvalitet života oboljelih, smanjuju radnu sposobnost i uzrokuju ogromne troškove tokom liječenja i rehabilitacije.
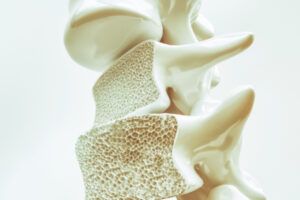 Osteoporoza je prisutna kod preko 200 miliona ljudi širom svijeta. Ključne kliničke posljedice osteoporoze su prelomi kostiju. Prelomi kuka i kičmenih pršljenova su najteži tip preloma, praćeni bolom i patnjom, deformacijama, invaliditetom, a nekada i smrtnim ishodom najčešće izazvanim perioperativnim komplikacijama. Osim što su najozbiljniji, pomenuti prelomi su i najčešći, a zatim i prelom nadlakatne kosti, podlaktice itd. Incidenca osteoporoze naglo raste sa starenjem populacije, pogotovo se značajan i nagli rast incidence registruje kod žena nakon ulaska u menopauzu. Osteoporoza se javlja i kod žena i kod muškaraca. Iako je znatno češća kod žena, važno je reći da se svakako javlja i kod muškaraca, i odnos je 1:6 do 9. Otprilike svaka druga žena i svaki četvrti muškarac starosne dobi iznad 50 godina će razviti prelom uzrokovan osteoporozom. Žene s ranijim prelomom imaju 86% veći rizik za sljedeći prelom, a 45% žena s prelomom kuka ima prethodni prelom. Žene s prethodnim prelomom imaju oko 2 puta veći rizik da dožive prelom kuka. Procjena je da će 1 od 5 muškaraca starosti preko 50 godina biti pogođeni prelomom kao posljedicom osteoporoze tokom života. Preko 1/3 preloma kuka javlja se kod muškaraca.
Osteoporoza je prisutna kod preko 200 miliona ljudi širom svijeta. Ključne kliničke posljedice osteoporoze su prelomi kostiju. Prelomi kuka i kičmenih pršljenova su najteži tip preloma, praćeni bolom i patnjom, deformacijama, invaliditetom, a nekada i smrtnim ishodom najčešće izazvanim perioperativnim komplikacijama. Osim što su najozbiljniji, pomenuti prelomi su i najčešći, a zatim i prelom nadlakatne kosti, podlaktice itd. Incidenca osteoporoze naglo raste sa starenjem populacije, pogotovo se značajan i nagli rast incidence registruje kod žena nakon ulaska u menopauzu. Osteoporoza se javlja i kod žena i kod muškaraca. Iako je znatno češća kod žena, važno je reći da se svakako javlja i kod muškaraca, i odnos je 1:6 do 9. Otprilike svaka druga žena i svaki četvrti muškarac starosne dobi iznad 50 godina će razviti prelom uzrokovan osteoporozom. Žene s ranijim prelomom imaju 86% veći rizik za sljedeći prelom, a 45% žena s prelomom kuka ima prethodni prelom. Žene s prethodnim prelomom imaju oko 2 puta veći rizik da dožive prelom kuka. Procjena je da će 1 od 5 muškaraca starosti preko 50 godina biti pogođeni prelomom kao posljedicom osteoporoze tokom života. Preko 1/3 preloma kuka javlja se kod muškaraca.
Povećanje svijesti javnosti je ključno neriješeno pitanje u terapiji osteoporoze kod žena, ali i kod muškaraca. Problem stoji u činjenici da je osteoporoza najčešće tiha i asimptomatska bolest, i da se takođe učestalo otkriva tek nakon nastalog preloma.
Faktori rizika za nastanak osteoporoze su brojni, a najznačajniji su: životna dob, genetski faktori, nedostatak polnih hormona (estrogeni), ishrana deficitarna u kalcijumu i/ili vitaminu D i nedostatak fizičke aktivnosti. Učestalost osteoporoze je veća u starijoj životnoj dobi jer se gubitak kosti povećava sa godinama starosti. Posebno je gubitak koštane mase ubrzan kod žena nakon menopauze. Ne smijemo zaboraviti da i brojni faktori povezani sa dobi utiču na nastanak preloma (slabljenje vida, oslabljenja mišična masa, posturalna hipotenzija, neki ljekovi). Genetski faktori imaju važnu ulogu u postizanju maksimuma koštane mase. Takođe, važni su za stepen gubitka koštane mase povezan sa starenjem. Koštana masa se povećava u djetinjstvu i pubertetu zbog rasta skeleta kombinacijom rasta kosti i promjene oblika kosti. Ubrzan rast kosti u periodu puberteta je pod uticajem povećane koncentracije polnih hormona. Moramo napomenuti da estrogen ima značajnu ulogu kod oba pola u ovom procesu. Koštana gustina dostigne vrhunac u periodu između 20 godina i 30 godina. Veći “peak” koštane mase povećava toleranciju na gubitak kosti i nastanak osteoporotičnog preloma. Koštana pregradnja je pod uticajem brojnih hormona: paratireoidni hormoni (PTH), estrogeni i vitamin D. Prelome uzrokovane osteoporozom karakteriše genetska komponenta, ali doprinos genetskih faktora nije od tolike važnosti kao što je važan za vrijednost koštane gustine. Gubitak koštane mase u postmenopauzi događa se u dvije faze. Prva faza je faza brzog koštanog gubitka, traje oko 5 godina; prosječno se godišnje gubi 3% koštane mase dominantno u kičmenim pršljenovima. Druga faza je faza sporijeg gubitka kosti, s 0,5% gubitka godišnje na svim djelovima skeleta. Neophodno je naglasiti i važnost ishrane, posebno za žene starije dobi. Nedostatak vitamina D rezultira sekundarnim hiperparatireoidizmom i dovodi do ubrzanog gubitka kostiju u starijoj dobi. Unos kalcijuma je takođe često nedovoljan. Uzimanje preparata vitamina D i kalcijuma opravdano je i uobičajeno uz medikamentozno liječenje osteoporoze. Kako kroz ishranu, tako i kroz preparate kalcijuma i vitamina D. Fizička aktivnost je važan podsticaj koštanoj mineralizaciji, a osim toga ima pozitivan uticaj na održavanje mišićne snage i stabilnosti. Osim pomenutih faktora rizika, od velikog značaja su i brojne hronične bolesti: reumatoidni artritis, ankilozirajući spondilitis, hipogonadizam, hipertireoidizam, hipotireoidizam, astma, hronična opstruktivna bolest pluća itd. Takođe, i primjena nekih ljekova (glukokortikoidi, antiepiletici, hormonska terapija).
Osteoporozu obično prati odsustvo tegoba sve do momenta dok se ne desi prelom kostiju koji može nastati i pri uobičajnim životnim aktivnostima. Iako se dugo mislilo da je osteoporoza bezbolna, i po definiciji asimptomatska bolest, novija literatura sugeriše na mogućnost postojanja hroničnog bola kao rezultat mikrofrakturnih koštanih dešavanja zbog slabljenja koštane gustine.
Rano otkrivanje, prevencija i racionalno liječenje nije samo od posebnog individualnog značaja za bolesnike, već ima širu društvenu dimenziju i to na svim nivoima zdravstvene zaštite, imajući u vidu zdravstvene i društveno-ekonomske posljedice koje može izazvati.
Sumnja na postojanje osteoporoze potiče od ispravnih i važnih faktora rizika za osteoporozu, ali i kroz samu anamnezu, klinički pregled kao i neke dijagnostičke metode (rentgen koštanih struktura, skener, magnetna rezonancija, scintigrafija), kao i na osnovu laboratorijskih markera osteoklastne i osteoblastne aktivnosti, i biopsije kosti. Prema preporuci Svjetske zdravstvene organizacije (SZO) dijagnoza osteoporoze se postavlja osteodenzitometrijom. Osteodenzitometrija (DXA – Dual Energy X-ray Absorptiometry) u svijetu pa i kod nas predstavlja zlatni standard u procjeni koštane gustine, predstavlja neinvazivnu radiološku metodu kojom mjerimo mineralnu koštanu gustinu odnosno kvantitet kosti. Ona podrazumijeva kvantitativno određivanje gustine kostiju pojedinaca u odnosu na standardne vrijednosti zdravih osoba istog pola određenog životnog doba, te prema datoj metodi možemo utvrditi normalan nalaz, sniženu koštanu masu (osteopenija ili osteoporoza). Pored postavljanja dijagnoze, ova metoda se koristi i za procjenu relativnog rizika za nastanak osteoporotičnog preloma, kao i za praćenje terapijskog efekta primijenjene terapije, kako kada je u pitanju osteopenija tako i kada je u pitanju osteoporoza. Nakon srovođenja preporučenih mjera i primijenjene terapije, preporuka je da se kontrolna osteodenzitometrija radi nakon 2 godine kod osteoporoze, a nakon 3 do 5 godina kod osteopenije.
Osteoporoza se klinički manifestuje pojavom preloma uzrokovanih malom traumom na tipičnim mjestima (kuk, kičmeni pršljenovi, ručni zglob). Prelomi kuka i pršljenova su najteži tip preloma, praćeni bolom i patnjom, invaliditetom, nekada i smrtnim ishodom. Najznačajnija komplikacija osteoporoze je prelom kuka, i on predstavlja značajan klinički, socijalni i ekonomski problem. Prelomi dovode do akutnog i hroničnog bola, otežane pokretljivosti, onesposobljenosti i zavisnosti od drugih, smetnje disanja, gastrointestinalnih simptoma, depresije. Moramo naglasiti da svaki prethodni prelom značajno povećava rizik za nastanak sljedećih preloma. Takođe, osim pomenutih lokalizacija, prelomi na malu traumu se mogu javiti u bilo kojem dijelu koštanog sistema.
Osteoporozu možemo klasifikovati:
- Primarna osteoporoza može biti:
- Involutivna osteoporoza
- Postmenopauzalna osteoporoza – nastaje kod žena u postmenopauzi zbog nedostatka estrogena;
- Senilna osteoporoza – podrazumijeva spori gubitak koštane mase koji je u funkciji starenja i javlja se kod oba pola;
- Idiopatska osteoporoza – javlja se kod djece, adolescenata, mlađih muškaraca i žena. Kod njih je bitno isključiti postojanje osteogenesis imperfecta, Kušingovog sindroma, akutne leukemije ili druge uzroke sekundarne osteoporoze.
- Sekundarna osteoporoza nastaje kao posljedica:
- endokrinoloških oboljenja (hiperparatireoidizma, hipertireoidizma, hipotireoidizma, hipogonadizma, Kušingovog sindroma itd.)
- reumatoloških oboljenja (reumatoidnog artritisa, ankilozirajućeg spondilitisa, sistemskog eritemskog lupusa)
- malignih oboljenja (multipli mijelom, metastatski tumori)
- hronične bubrežne insuficijencije, oboljenja jetre i crijeva
- upotrebe ljekova (antikoagulansi, glukokortikoidi)
- poremećaja metabolizma kalcijuma i vitamina D.
Cilj prevencije i liječenja osteoporoze koji želimo postići je spriječiti dalji gubitak koštane mase da bi se spriječio nastanak prvog preloma i u slučaju već prisutnog prvog preloma spriječiti nastanak slijedećih preloma. U tom smislu strategija u borbi sa osteoporozom podrazumijeva uklanjanje faktora rizika, redovnu fizičku aktivnost, pravilan način ishrane i medikamentoznu terapiju.
Osteoporoza je hronična bolest, neizlječiva i kao i u drugim hroničnim bolestima kod većine oboljelih je potrebna kontinuirana terapija da bi se održao terapijski efekat. Farmakološko liječenje osteoporoze podrazumijeva primjenu antiresorptivnih ljekova koji smanjuju gubitak koštane mase i anaboličkih ljekova koji povećavaju koštanu izgradnju. Od ljekova koji smanjuju gubitak koštane mase izdvajaju se bisfosfonati, selektivni modulatori estrogenih receptora, kalcitonin, denosumab, dok se od ljekova koji povećavaju koštanu izgradnju ističe sintetski paratireoidni hormon. Takođe, osteoporoza se može liječiti i drugim ljekovima kao što je stroncijum ranelat. Ne smijemo zaboraviti da je terapija kalcijumom i vitaminom D nezaobilazni dio savremene terapije osteoporoze. I ne samo liječenja osteoporoze, već i liječenja osteopenije, ali i njihova profilaktička primjena kako kroz ishranu ali i kroz suplemente i ljekove, je nešto što se sve češće preporučuje u svakodnevnoj ljekarskoj praksi.
U Crnoj Gori najveće iskustvo ljekara bazira sa na primjeni bisfosfonata i denosumaba, i obje grupe ovih ljekova spadaju u kategoriju antiresorptivnih ljekova, ali se razlikuju po načinu djelovanja. Bisfosfonati se vežu za kost, djeluju na zrele osteoklaste i sprečavaju gubitak kosti. Denosumab je protein (potpuno monoklonsko antitijelo) koje spriječava stvaranje osteoklasta te spriječava funkciju i preživljavanje osteoklasta. Pored efikasnosti u pogledu povećanja mineralne gustine kostiju na ključnim koštanim mjestima, smanjenja rizika za nastanak preloma kuka i na svim ostalim mjerenim mjestima, visokog bezbjedonosnog profila lijeka, za primjenu denosumaba je karakteristična visoka saradljivost pacijenata u pogledu redovne primjene terapije.
Prema odobrenom Sažetku karakteristika lijeka, denosumab se primjenjuje u terapiji osteoporoze kod žena u postmenopauzi i kod muškaraca kod kojih je povećan rizik od pojave fraktura. Kod žena u postmenopauzi lijek denosumab značajno smanjuje rizik od vertebralnih, nevertebralnih fraktura i fraktura kuka. Takođe, terapija gubitka koštane mase udružena sa hormonskom ablacijom kod muškaraca sa karcinomom prostate i povećanim rizikom od pojave fraktura. Kod muškaraca sa karcinomom prostate kod kojih se primjenjuje hormonska ablacija, lijek denosumab značajno smanjuje rizik od vertebralnih fraktura.
Potpuna efikasnost farmakološke terapije može se očekivati u slučaju saradnje pacijenata u smislu promjene stila života, gdje značajnu ulogu imaju ljekari u primarnoj zdravstvenoj zaštiti. Promjena stila života podrazumijeva: pravilnu ishranu (hrana bogata kalcijumom i vitaminom D), svakodnevna fizička aktivnost koja je individualno prilagođena, sunčanje u skladu sa preporukama, izbjegavanje štetnih životnih navika kao što je konzumiranje cigareta, prekomjerne količine kafe i alkohola, izbjegavanje dužeg sjedenja u zatvorenom prostoru.
Pored opštih mjera potrebno je ukazati i na specifične mjere kao što je prevencija pada kroz izbjegavanja situacija koje mogu dovesti do preloma, savjeti za uređenje životnog prostora, praćenja neželjenih dejstava ljekova (hipotenzija, vrtoglavica) i kontrola i korekcija vida.
Ne smijemo zaboraviti da napomenemo da je u liječenju osteoporoze neophodan tim zdravstvenih radnika koji podrazumijeva sve nivoe zdravstvene zaštite, od izabranih doktora pa sve do ljekara specijalista.
- Cooper C, Melton Lj III. Vertebral fracture: how large is the silent epidemic? BMJ 1992;304(6830):793-794.
- Reginster J-Y and Burlet N. Bone. 2006;38:S4-S9.
3.WHO Scientific Group. WHO Technical Report Series: 921. 2003:1; National Osteoporosis Foundation. Available at: www.iofbonehealth.org/facts-and-statistics.
- Gullberg B, et al. Osteoporos Int 1997;7:407-413.
- Ström O, et al. Arch Osteoporos 2011;6:59-155.
- Center JR, et al. Lancet 1999;353:878-882.
- . Kanis JA, et al. Bone 2004;285:375-382.
- Lyles KW, et al. ASBMR 2006.;Edwards BJ, et al. Clin Orthop Relat Res 2007;461:226-230.
- McLellan AR, et al. (2004) Effectiveness of Strategies for the Secondary Prevention of Osteoporotic Fractures in Scotland (CEPS 99/03). NHS Quality Improvement Scotland.
- Klotzbuecher et al. J Bone Min Res 2000;15:721-739.
- Khosla S. J Clin Endocrinol Metab 2010;95:3-10.
- Herrera A, et al. World J Orthop 2012;3:223-234.
- Ralston SH. Genetic control of susceptibility to osteoporosis. J Clin Endocrinol Metab 2002;87:2460-2466.
- Vanderschueren D, Bouillon R. Androgens and bone. Calcif Tissue Int 1995;56:341-346.
- Riggs BL, Khosla S, Melton LJ. III et al. A unitary model for involutional osteoporosis: Estrogen deficiency causes both type I and type II osteoporosis in postmenopausal women and contributes to bone loss in aging men. J Bone Miner Res 1998;13:763-773.
- McKenna MJ. Differences in Vitamin D status between countries in young adults and the elderly. Am J Med 1992;93:69-77.
- Parfi tt AM, Gallagher JC, Heaney RP. et al.Vitamin D and bone health in the elderly. Am J ClinNutr 1982;36:1014-1031.
- Haaspasalo H, Kannus P, Sievannen H. et al. Effect of long-term unilateral activity on bone mineral density of female junior tennis players. J Bone Miner Res 1998;13:310-319.
- Papaioannou P et al. Am J Med 113:220-228, 2002.
- Kendler DL et al. Osteoporos Int 2010; 21: 837–846.








Add comment