Dr Olivera Sekulić, mr sci, gastroenterohepatolog
Klinički centar Crne Gore
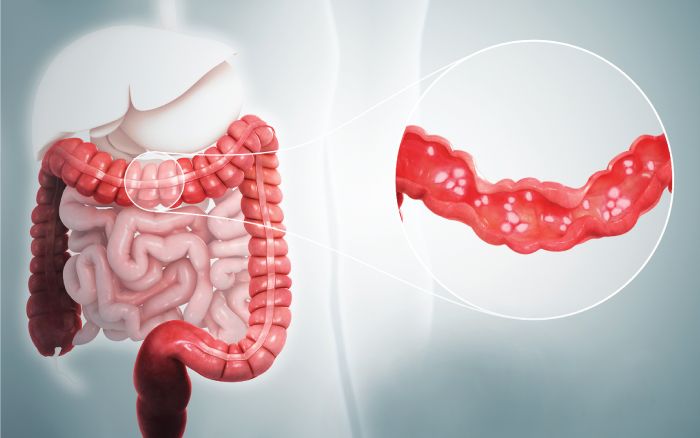
Inflamatorne bolesti crijeva (inflammatory bowel disease – IBD) predstavljaju hronične bolesti crijeva koje nastaju kao posljedica neadekvatnog, odnosno izmijenjenog imunog odgovora kod osoba sa genetskom predispozicijom. Kompleksna interakcija ovih faktora kod zdravih osoba dovodi do kontrolisane upale, a kod pacijenata sa IBD-om nastaje produžena dugotrajna hronična inflamacija.
Zapaljenske bolesti crijeva obuhvataju ulcerozni kolitis, Kronovu bolest, a nekih desetak posto pacijenta se ne mogu potpuno jasno definisati, i njih označavamo kao nedeterminantni tip bolesti.
Etiologija zapaljenskih crijevnih bolesti još uvijek nije u potpunosti razjašnjena, ali se smatra da su ovo multifaktorski uzokovane bolesti.
Potencijalni faktori koji bi uticali na pojavu bolesti su infektivni uzročnici, sastojci hrane, psihosomatski faktori, poremećaji imunosti u smislu urođene imunodeficijencije. U IBD dolazi do izmijenjenog odgovora mukoznog imunološkog sistema prema intraluminalnim antigenima u genetski predisponiranih osoba. U serumu oboljelih od IBD često se nalaze antitijela protiv crijevnih bakterija.
U ulceroznom kolitisu nastaje poremećaj Th-2 obrasca i povećanom ekspresijom upalnih medijatora IL-1, IL-4, IL-5, IL-6 i IL-10 a Kronovu bolest karakteriše poremećaj Th-1 obrasca imunosti s glavnim upalnim medijatorima interleukinom 12 (IL-12), interferonom gama (IFN-gama) i tumorskim faktorom nekroze alfa (TNF-alfa). Poremećaj imunosti povezivao se sa stečenom imunošću dok noviji dokazi idu u prilog urođene imunosti kao glavnog pokretača bolesti.
Za imunost je od značaja crijevni epitel koji čini fizičku barijeru prolasku antigena i u stalnoj je interakciji sa ćelijama imunološkog sistema, pa disfunkcija u smislu povećane propusnosti tog epitela ili pogrešnih signala može dovesti do aktivacije upalne reakcije.
Uloga faktora sredine u nastanku bolesti je veoma značajna. Pušenje povećava rizik za CD dok ga smanjuje za UC, apendektomija smanjuje rizik za UC, a područja s višim socioekonomskim statusom imaju veću prevalenciju za IBD.
Ulcerozni colitis karakteriše upala sluznice a u manjoj mjeri upala submukoze, uz pošteđenost mišićnog sloja i seroze. Karakteristično je širenje bolesti, počinje u rektumu pa se širi proksimalno. Nekada je bolest prisutna samo u rektumu kada govorimo o proktitisu, proksimalnije širenje – ukoliko je zahvaćena sigma, do lijenalne fleksure, to je levostrani colitis (left side colitis) a ukoliko je upalni proces zahvatio proksimalnije partije tada govorimo o ekstenzivnoj bolesti, ili pankolitisu.
Sluznica je crvena, hiperemična, edematozna, vulnerabilna, sa znacima spontanoog ili kontaktnog krvarenja. Mogu se vidjeti minimalne, plitke ali i razlivene ulceracije, uz ostrvca očuvane sluznice. Kao znaci prethodne inflamacije vide se pseudopolipi. Histološki se uočavaju kriptalni apscesi, poremećaj kriptalne arhitekture i deplecija mucina. Ukoliko imamo dugo trajanje bolesti, odnosno usljed ponavljanih ataka bolesti crijevo može biti skraćeno, a skraćenje je posljedica retrakcije longitudinalnog sloja mišića uz istanjenost submukoze i seroze. Teške upale praćene nekrozom i širenjem upale u mišićni sloj uz purulentni eksudat, mogu voditi u toksični megakolon koji se nerijetko komplikuje perforacijom.
 KLINIČKI TOK ULCEROZNOG KOLITISA
KLINIČKI TOK ULCEROZNOG KOLITISA
Ulcerozni kolitis je bolest hroničnog toka i karakteriše se periodima pogoršanja bolesti i periodima remisije tj. mirovanja kada bolest nije aktivna. Širok je klinički spektar simptoma ali su najčešće tegobe prolivaste stolice, krv i sluz u stolici, bol u trbuhu.
Bolest može početi blagim simptomima ili intermitentnim epizodama učestalih stolica pomiješanih sa svježom krvi. Često se javljaju potreba za urgentnim pražnjenjem, tenezmi, noćne stolice, koje su odraz smanjene komplijanse inflamiranog rektuma. Pacijenti se žale i na diskomfor, bol u donjem dijelu trbuha, grčeve u trbuhu. Ove smetnje nastaju zbog izmijenjenog motiliteta kroz crijevo zahvaćeno upalom.
Bol je poslJedica povećanog pritiska u inflamiranom crijevu tokom mišićne kontrakcije. Uz simptome vezane za ulcerozni kolitis mogu se ispoljiti i simptomi sindroma nervoznih crijeva, nastaju kao odraz izmijenjenog motiliteta između proksimalnih i distalnih segmenata debelog crijeva.
Klinička slika je veoma varijabilna. Većina pacijenata je dobro, i kliničkim pregledom ne mogu se vidjeti znaci hronične bolesti. Kod onih sa aktivnom bolesti može se javiti gubitak tjelesne mase, tečnosti, elektrolita, albumina, gvoždja. Tada kliničkom slikom domira umor, malaksalost, gubitak apetita, slabost i mučnina, povišena temperatura, edemi i meteorističan trbuh.
Za procjenu težine bolesti koriste se određeni kriterijumi, i sa njima ulcerozni colitis može imati blagu, srednje tešku (umjerenu) i tešku formu.
Godinama je korišćen modifikovan Truelove Wittsov skor, a sada u praksi više koristimo Mayo skor koji se oslanja na učestalost crijevnog pražnjenja, rektalno krvarenje, endoskopski nalaz i globalnu procjenu ljekara. Sjedinjenjem ovih parametara dobija se skor kojim se ocjenjuje aktivnost bolesti, i ona može biiti neaktiivna, blaga, umjerena i teška aktivnost.
Ekstenzivnost i aktivnosti ulceroznog kolitisa procjenjuje se Montrealskom klasifikacijom.
Montrealska klasiifikacija ekstenzivnost i aktivnosti ulceroznog kolitisa
|
Ekstenzivnost kolitisa |
Anatomska lokalizacija
|
| E1 Ulcerozni proktitis | Ograničen na rektum (distalno od rektosigmoidnog prelaza)
|
| E2 Levostrani (distalni) | Ograničen na dio kolona distalno od lijeve fleksure
|
| E3 Ekstenzivni (pankolitis) | Zahvata i djelove proksimalno od lijenalne fleksure
|
|
Težina bolesti |
Definicija
|
| S0 Klinička remisija | Asimptomatski
|
| S1 Blaga bolest | Do 4 stolice, bez sistemskih efekata, normalni parametri inflamacije
|
| S2 Umjerena bolest | > 4 stolice, minimalni znaci sistemske toksičnosti
|
| S3 Teška bolest | >6 krvavih stolica na dan, puls>90 u min ili temp.>37,5 C ili hgb <105g/l ili SE >30 mm/h
|
EKSTRAINTESTINALNE MANIFESTACIJE UC
U ulceroznom kolitisu se mogu javiti brojne ekstraintestinalne manifestacije bolesti i to na muskuloskeletnom sistemu, koži, očima, hepatopankreatobilijarnom sistemu, hematološke, kardiološke, pulmonalne, nefrološke, endokrinološke i neurološke manifestacije.
Sa aktivnošću kolitisa javljaju se periferna artropatija, erythema nodosum, pyoderma gangrenosum, episcleritis, prednji uveitis, aftozne ulceracija u ustima, masna jetra.
Ekstaintestinalne manifestacije u UC koje su nevezane za aktivnost bolesti su sakroilititis, ankilozirajući spondilitis, primarni sklerozirajući holangitis.
Rjeđe ekstraintestinalne manifestacije su perikarditis, akutna neutrofilna dermatoza i amiloidoza.
KOMPLIKACIJE BOLESTI
Teška bolest se može komplikovati masivnom hemoragijom, ali i perforacijom, bilo da je nastala nakon akutne dilatacije kolona ili ne. Toksični megakolon, teško žiivotno ugrožavajuće stanje u kome se mogu naći pacijenti sa ulceroznim kolitisom, karakteriše se dilatacijom transverzalnog kolona od 5-6cm uz kliničke znake distenzije trbuha, tahikardijom, pacijent je u metaboličkoj alkalozi. Intenzivnom terapijom nadoknade tečnosti i elektrolita uz praćenje u kratkom periodu od tri dana, izdiferencira se da li je pacijent za kolektomiju ili dalje konzervativno liječenje.
Godinama je prepoznat rizik pacijenata sa ulceroznim kolitisom za nastanak kolorektalnog karcinoma. U tom pravcu neophodno je endoskopsko praćenje u cilju otkrivanja displazije. Na terenu hronične inflamacije karcinom se može prezentovati kao minimalno izdignuta lezija koja se nekada teško diferencira na inflamiranoj sluznici. Postojanje low grade displazije na ovoj sluznici po preporukama je indikacija za polipektomiju i potom intenzivno praćenje. Ukoliko se patohistološki potvrdi da je to high grade displazija, ovo predstavlja indikaciju za proktokolektomijom u pacijenata sa ulceroznim kolitisom. DALM lezija upućuje na prisutnost karcinoma na tom mjestu. Zato se pacijentima sa kolitisom u trajanju dužem od 15 godina savjetuje redovno godišnje endoskopiranje uz uzimanje multiplih politopskih biopsija u cilju pravovremenog otkrivanja premalignih lezija.
DIFERENCIJALNA DIJAGNOZA
Nekad nam mb Crohn može napraviti zamku ukoliko je bolest zastupljena u termileumu i rektumu, a kliničkom slikom dominiraju znaci proktitisa. U nekih desetak posto pacijenata nije moguće jasno odvojiti da li se radi Crohnovoj bolesti ili ulceroznom kolitisu, i ti pacijenti su definisani kao nedeterminisani colitis.
I neke druge bolesti mogu dati kliničku sliku i endoskopski nalaz sličan ulceroznom kolitisu. To su prije svega ishemijski kolitis, postiradijacioni kolitis, NSAIL kolopatija, pseudomembranozni kolitis koji se javlja nakon upotrebe antibiotika a uzrokuje ga cl.difficile. Ne treba zaboraviti ni mikroskopski ni kolageni kolitis, infektivni kolitis (salmonella, shigella, campylobacter, amebni colitis, CMV infekcija), akutni divertikuliitis, diverzioni kolitis…
Svakako, pravilno uzeta anamneza, objektivan pregled, laboratorijski nalazi, mikrobiološki pregled stolice, endoskopski pregled, i druga dopunska dijagnostika će nam svakako pomoći da se postavi dijagnoza i pravovremeno započne sa liječenjem.
TOK BOLESTI
Najveći broj pacijenata ima intermitentni tok bolesti sa kraćim ili dužim periodima remisije. Nekih desetak posto ima hroničan kontinuiran tok bolesti a 5-10% naših pacijenata se prezentuje teškim oblikom bolesti koji nekada zahtijeva i hirurško liječenje. Primjenom biološke terapije broj upućenih na hirurgiju se smanjuje ali hiirurgija i dalje ostaje kao opcija u liječenju pacijenata s a ulceroznim koliitisom.
Pacijenti su uglavnom radno sposobni ali u periodima aktivne bolesti (bol u trbuhu, rektalni bol, učestalo pražnjenje, krvarenje, lažni pozivi na defekaciju, umor, iscrpljenost) narušen im je kvalitet života.
Pacijentkinje sa ulceroznim kolitisom mogu začeti i na svijet donijeti zdravo dijete. Naravno, poželjno je da u vrijeme začeća bolesnica bude u remiisiji a u direktnoj su vezi aktivnost bolesti i komplikacije koje se javljaju u trudnoći.
KAKAV JE DIJAGNOSTIČKI ALGORITAM U ULCEROZNOM KOLITIISU?
Postavljanje dijagnoze ulceroznog kolitisa zasniva se na anamnestičkim podacima, kliničkoj slici, lab. nalazima, endoskopskom pregledu sa patohistološkom analizom materijala uzetog tokom biopsije, dopunska radiografska dijagnostika.
U laboratorijskim nalazima važno je odrediti parametre akutne faze upale (CRP SE fibrinogen), KKS i biohemijske analize.
U KKS pacijenata sa ulceroznim kolitisom najčešće nalazimo parametre koji govore o sideropenijskoj anemiji, snižen hemoglobin, hematokrit, često i MCV, dok su leukociti najčešće povišeni. Može se bilježiti i reaktivno povišen broj trombocita.
U biohemiji su snižene vrijednosti albumina, fe, feritina a mogu biti povišeni parametri holestaze koji pobuđuju sumnju da se radi o pridruženoj autoimunoj leziji jetre.
Mikrobiološki pregled stolice je neophodan radi isključenja infektivne etiologije bolesti.
Kalprotektin u stolici (to je kalcijum vezujući protein koga sekretuju neutrofili i monociti) ukazuje na inflamaciju u digestivnom traktu ali ne mora ukazivati samo na inflamatorne bolesti crijeva. Može biti povišen i u drugim bolestima digestivnog trakta.
Kolonoskopija predstavlja metodu izibora u dijagnostici i liječenju IBD-a.
Endoskopska slika ulceroznog kolitisa – Inflamacija kolona – zahvaćen je rektum, lezije u kontinuitetu, gubitak vaskularne šare, prisutan eriitem, mukus, hemoragija, sluznica je granulirana, fragilna, vide se ulceracije.
Kao znak hronične inflmacije vide se pseudopolipi, atrofična mukoza, gubitak haustri, rigidnost skraćen kolon, izgled cijeva, abnormalna vaskularna šara kao slika potkresanog drveta bez preplitanja vaskulature.
Od ostalih metoda koje nam mogu pomoći u postavljanju dijagnoze korišćena je Irigografija sa dvojnim kontrastom ali se danas rjeđe koristi, MSCT abdomena, NMR abdomena i male karlice, MR kolonografija se mogu koristiti u procjeni da li je neka promjena cijelom debljnom zida, da li je prisutna regionalna limfadenopatija, kada treba odvojiti inflamatorno od fibroznih ili infiltrativnih suženja i prema svemu tome odrediti terapijski pristup.
LIJEČENJE ULCEROZNOG KOLITISA – KAKAV JE TERAPIJSKI PRISTUP?
U liječenju ulceroznog kolitisa cilj nam je postizanje i održavanje remisije bez kortikosteroida. Dugo smo smatrali da je dovoljna klinička remisija uz dobre laboratorijske analize, zatim endoskopska remisija bolesti sa mirnim biomarkerima, a sada nam je cilj postizanje mukoznog zacijeljenja tj. histološka remisija bolesti. Dakle, duboka remisija (klinička, laboratorijska, endoskopska i histološka) omogućuje bolji kvalitet žiivota, manje komplikacija i smanjuje potrebu za hospitalizacijama i hirurškim liječenjem.
Savremeni terapijski cilj postiže se konceptom “treat to target“ tj. liječenjem do postizanja cilja a to je mukozno zacijeljenje. Izuzetno je važno dobro procijeniti kom pacijentu i kada dati biološku terapiju.
Važno je dati pravi lijek u pravo vrijeme u adekvatnoj dozi pravom pacijentu, uključiti lijek dok je bolest u inflamatornoj fazi i prije nego je došlo do ireverzibilnih promjena na digestivnom traktu.
Terapija ulceroznog kolitisa je indukciona (uvođenje u remisiju) i terapija održavanja remisije. Ukoliko naša terapija ne dovede do poboljšanja postoji mogućnost i hirurškog liječenja, a to je za pacijente sa ulceroznim kolitisom proktokolektomija, znači otklanjanje i kolona i rektuma.
Indukciona terapija u ulceroznom kolitisu može se postići mesalazinom, oralnim i topičkim kortikosteroidima i biološkom terapijom.
Terapija održavanja u ulceroznom kolitisu su mesalazini, tiopurini i biološka terapija.
Biološka terapija se koristi u liječenju najtežih formi ulceroznog kolitisa. To su kortikozavisne i kortikorefraktorne forme bolesti i pacijentima koji konvencionalnom imunosupresivnom terapijom nisu postigli remisiju. Terapijski efekat se procenjuje nakon indukcionog perioda, u 14. nedjelji terapije, uz praćenje nivoa lijeka i odredjivanje prisustva antitijela na lijek.
Biološki ljekovi koji se trenutno koriste u liječenju pacijenata sa inflamatornim bolestima crijeva u Crnoj Gori, su: anti TNFalfa antitijela (infliksimab, adalimumab, golimumab), antiintegrinska antitijela (vedolizumab), inhibitor Janus kinaze JAK (tofacitinib). Odobrena je i primjena biološki sličnih ljekova (biosimilara).
Efekat terapije održavanja – biološkom terapijom procjenjuje se individualno posmatrajući faktore koji povećavaju rizik za relaps (mlađa životna dob, muški pol, klinički aktivna bolest, ekstenzivni kolitis, endoskopski aktivna bolest, kratkotrajna remisija od 3-6 mjeseci, upotreba koritkosteroida u prethodnih godinu dana, prethodna primjena anti TNFa, rana potreba za optimizacijom biološke terapije…
Pravovremena primjena biološke terapije omogućuje zacijeljenje sluznice, sprečava komplikacije, smanjuje potrebu za hirurgijom, poboljšava kvalitet života pacijenata sa inflamatornim bolestima crijeva.








Add comment