Prof. dr Aneta Bošković
Klinički centar Crne Gore
Srčana insuficijencija predstavlja klinički sindrom koji karakteriše nesposobnost srca da svojim radom u mirovanju i opterećenju snabdije organizam dovoljnom količinom krvi, kiseonika i drugih materija neophodnih za njegove metaboličke potrebe. Klinički se manifestuje simptomima i znacima kao što su: nedostatak vazduha, zamaranje, inspiratorni pukoti, nabrekle vene na vratu i periferni edemi. Nastaje uslijed strukturnih i/ili funkcionalnih abnormalnosti srca, koje dovode do povišenog intrakardijalnog pritiska i/ili neadekvatnog minutnog volumena u miru i/ili u naporu. Najčešće srčana insuficijencija nastaje uslijed disfunkcije miokarda: sistolne, dijastolne ili obije. Takođe i valvularna patologija, oboljenja perikarda i endokarda, kao i poremećaji ritma i smetnje provođenja, mogu uzrokovati ili doprinijeti srčanoj insuficijenciji. Otkrivanje etiologije je obavezno u dijagnostici srčane insuficijencije, jer specifična patologija može usloviti odgovarajući tretman.
Srčana insuficijencija se može klinički prezentovati kao akutna ili hronična. Hronična srčana insuficijencija obuhvata pacijente kod kojih se simptomi postepeno razvijaju, ili koji već neko vrijeme imaju dijagnozu srčane insuficijencije. Ako se hronična srčana insuficijencija pogorša naglo ili postepeno, onda je u pitanju dekompenzacija srčane insuficijencije.
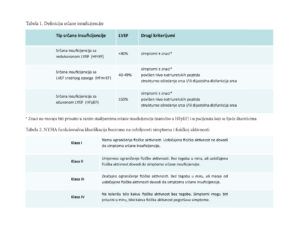
Hronična srčana insuficijencija se klasifikuje na osnovu ejekcione frakcije lijeve komore (LVEF) u 3 tipa. Srčana insuficijencija sa redukovanom ejekcionom frakcijom (HFrEF), u kojoj je LVEF <40%, predstavlja značajno smanjenje sistolne funkcije lijeve komore. Pacijenti sa LVEF između 40-49%, pored simptoma i znakova srčane insuficijencije, imaju umjereno smanjenu sistolnu funkciju lijeve komore (HFmrEF). Za dijagnozu ovog tipa potrebno je i prisustvo povišenih natriuretskih peptida i strukturno oštećenje srca i/ili dijastolna disfunkcija. Treći tip čine pacijenti sa simptomima i znacima srčane insuficijencije, prisustvom strukturnog oštećenja srca i/ili dijastolne disfunkcije, povišenih natriuretskih peptide i LVEF ≥50%, i to predstavlja srčanu insuficijenciju sa očuvanom ejekcionom frakcijom (HFpEF), tabela 1.
Pored insuficijencije lijeve komore može postojati i insuficijencija desne komore srca. Glavni razlog hronične insuficijencije desne komore je plućna hipertenzija, koja nastaje uslijed disfunkcije lijeve komore, kada se razvija globalna srčana insuficijencija. Uz to postoji niz drugih uzroka koji mogu dovesti do insuficijencije desne komore srca, kao što su: hronične plućne bolesti, naročito hronična opstruktivna bolest pluća, aritmogena displazija desne komore, valvularne bolesti i urođene srčane mane sa lijevo desnim šantom.
Ozbiljnost srčane insuficijencije se klinički opisuje Njujorškom funkcionalnom klasifikacijom (New York Heart Association – NYHA), tabela 2.
 Nekada pacijenti sa anemijom, plućnim oboljenjima, bubrežnim oboljenjima ili oboljenjima jetre, koji nemaju kardiovaskularna oboljenja, mogu imati simptome vrlo slične onima u srčanoj insuficijenciji, ali u odsustvu disfunkcije srca ne radi se o srčanoj insuficijenciji. Međutim, prisustvo ovih oboljenja može pogoršati kliničku sliku srčane insuficijencije.
Nekada pacijenti sa anemijom, plućnim oboljenjima, bubrežnim oboljenjima ili oboljenjima jetre, koji nemaju kardiovaskularna oboljenja, mogu imati simptome vrlo slične onima u srčanoj insuficijenciji, ali u odsustvu disfunkcije srca ne radi se o srčanoj insuficijenciji. Međutim, prisustvo ovih oboljenja može pogoršati kliničku sliku srčane insuficijencije.
Prevalenca srčane insuficijencije je stalno u porastu, uglavnom na račun produženja prosječnog životnog vijeka. Prevalenca znatno raste sa porastom životne dobi, pa se procjenjuje na oko 1% za mlađe od 55 godina života, do više od 10% u starijih od 70 godina. Smatra se da oko polovina oboljelih ima srčanu insuficijenciju sa redukovanom sistolnom funkcijom, a oko polovina ostala dva tipa srčane insuficijencije. Nešto više od 50% oboljelih su žene. Podaci o incidenci srčane insuficijencije značajno variraju.
Najčešći uzroci hronične srčane insuficijencije su ishemijska bolest srca i arterijska hipertenzija. Pored toga oboljenja valvula, aritmije, kardiomiopatije, urođene srčane mane, infektivna oboljenja, infiltrativna oboljenja (amiloidoza, sarkoidoza, neoplazme), bolesti odlaganja (hemohromatoza, Fabry-eva bolest, glikogenoze), uz endomiokardne bolesti i oboljenja perikarda mogu biti uzrok srčane insuficijencije. Takođe i neka endokrinološka i metabolička oboljenja, kao i neuromuskularne bolesti mogu dovesti do pojave srčane insuficijencije. Posljednjih decenija se uočava i pojava jatrogene srčane insuficijencije uzrokovane primjenom ljekova koji se koriste u liječenju malignih oboljenja (antraciklini, trastuzumab, VEGF inhibitori i dr).
Prognoza pacijenata sa hroničnom srčanom insuficijencijom se nešto poboljšala unazad više godina, boljom dijagnostikom i primjenom različitih modaliteta liječenja. Poboljšanje se uočava uglavnom kod pacijenata sa redukovanom LVEF, ali je prognoza još uvijek loša, uz smanjen kvalitet života. U NYHA I-III najčešći uzrok smrti je naprasna smrt, dok u NYHA IV do smrtnog ishoda najčešće dolazi uslijed progresije srčane insuficijencije. Jednogodišnji mortalitet za sve tipove srčane insuficijencije se kreće oko 20%, dok petogodišnji mortalitet, prema rezultatima različitih studija, se procjenjuje od 53-67%. Smatra se da srčana insuficijencija sa očuvanom LVEF ima bolju prognozu u odnosu na ostala dva tipa, najlošija prognoza je kod pacijenata sa redukovanom LVEF.
Kada razmišljamo o prevenciji srčane insuficijencije, vraćamo se na faktore rizika za nastanak kardiovaskularnih oboljenja. Srčana insuficijencija je klinički sindrom i simptomatsko stanje. Prevencija i terapija faktora rizika za nastanak kardiovaskularnih oboljenja, kao i sam tretman kardiovaskularnih oboljenja, predstavlja u suštini i prevenciju srčane insuficijencije. Kako se prosječni životni vijek u svijetu produžava, očekuje se dalji porast incidence i prevalence hronične srčane insuficijencije, slično se očekuje svakako i u Crnoj Gori. Imajući u vidu vrlo ozbiljnu prognozu i izrazito visok mortalitet srčane insuficijencije, moramo voditi računa o prevenciji kardiovaskularnih oboljenja. Naročito treba misliti o faktorima rizika koji se mogu modifikovati, kao što su: prestanak pušenja, adekvatna ishrana, sa redukcijom zasićenih masti i soli, redukcija tjelesne mase ako se radi o gojaznim osobama i redovna fizička aktivnost. Prevenciji doprinosi i dobra regulacija arterijske hipertenzije, dislipidemije i šećerne bolesti.









Add comment