Dr Ranka Vukašinović, spec. dermatovenerologije
Klinički centar Crne Gore
Psorijaza je česta, hronična, rekurentna, imunološki posredovana bolest kože koja može imati različite kliničke manifestacije i brojne komorbiditete.
Može imati značajan negativan uticaj na fizičko, emocionalno i psihosocijalno stanje pogođenih pacijenata. Psorijaza je bolest koja je rasprostranjena širom svijeta, ali prevalnca varira među različitih etničkih grupa i u Evropi može biti i preko 2%.
Uzrok i mehanizam nastanka psorijaze su i dalje nepoznati. Ima jaku genetsku komponentu, ali ekološki faktori kao što su infekcije mogu igrati važnu ulogu u ispoljavanju bolesti. Provokativni faktori su brojni: infektivni agensi (posebno izraženi kod djece i omladine), gojaznost, neki ljekovi (antimalarici, beta bloktori, litijum, nesteroidni antiinflamatorni ljekovi..), stres, izloženost određenim materijama.
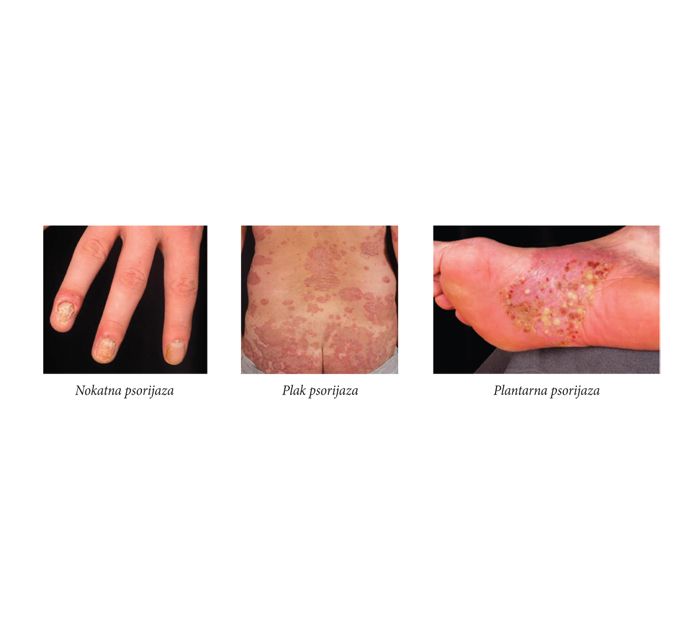
Postoji više kliničkih manifestacija psorijaze ali najčešće se javlja u obliku plak psorijaze, kod više od 80% slučajeva sa eritematoznim, perutavim papulama i plakovima. Psorijatične promjene na koži imaju četiri glavne karakteristike: jasno su ograničene od okoline, na površini se formiraju bjeličaste ljuske, ispod ljuski je crvenilo, a poslije mehaničkog uklanjanja ljuski uočavaju se kapljice krvi – „fenomen krvave rose“. Taj znak ima i dijagnostičku vrijednost; ne javlja se kod pustulozne i psorijaze na pregibnim površinama, niti kod oboljenja koja nalikuju psorijazi. Veličina psorijatičnih lezija može da bude od nekoliko milimetara do zahvatanja velike površine tijela ili cijelog tijela (eritroderma).
 Psorijaza se može javiti u bilo kom uzrastu. Pojavljuje se od rođenja ali i kod starijih ljudi poodmaklih godina. Psorijaza se po životnom periodu u kojem se javlja može podijeliti u dvije grupe: tip I i II, koji se razlikuju po uzrastu na početku bolesti. Tip 1 počinje sa ili prije 40 godina, dok tip II počinje poslije starosti od 40 godina. Bolest tipa I čini više od 75% slučajeva. Pacijenti sa ranim početkom ili psorijazom tipa I, skloni su da imaju više oboljelih rođaka i teži oblik nego pacijenti koji imaju kasniji oblik psorijaze.
Psorijaza se može javiti u bilo kom uzrastu. Pojavljuje se od rođenja ali i kod starijih ljudi poodmaklih godina. Psorijaza se po životnom periodu u kojem se javlja može podijeliti u dvije grupe: tip I i II, koji se razlikuju po uzrastu na početku bolesti. Tip 1 počinje sa ili prije 40 godina, dok tip II počinje poslije starosti od 40 godina. Bolest tipa I čini više od 75% slučajeva. Pacijenti sa ranim početkom ili psorijazom tipa I, skloni su da imaju više oboljelih rođaka i teži oblik nego pacijenti koji imaju kasniji oblik psorijaze.
Manifestuje se prvenstveno na koži i/ili zglobovima, ali su mnogobrojne i druge pridružene bolesti. Osim promjena na koži psorijaza može da se manifestuje i na sluzokožama (najčešće na genitalijama) i na noktima. Promjene na noktima se mogu javiti u obliku tačkastih udubljenja, uzdužnih linija i brazda i zadebljanja ispod nokatne ploče. Zbog pojedinih oblika psorijaze, njihove lokalizacije i izgleda, postoji veliki broj oboljenja koja u pojedinim fazama bolesti mogu dati kliničku sliku sličnu psorijazi. To su numularni ekcem, kontaktni dermatitis, kandidoza, seboroični dermatitis, mycosis fungoides i dr.
Danas se psorijaza smatra inflamatornom multisistemskom bolešću koja uz kožu može zahvatiti i brojne druge organske sisteme u obliku razvoja komorbiditetnih pridruženih bolesti poput hipertenzije, dijabetesa, kardiovaskularnih bolesti, upalnih bolesti crijeva i oka, te psihosocijalnih komorbiditeta. Bolesnici sa psorijazom imaju dva puta veći rizik za razvoj gojaznosti, hipertenzije i kardiovaskularne insuficijencije, te 1,5 puta veći rizik za razvoj dijabetesa i infarkta miokarda. Bolesnici s teškom psorijazom imaju povećani kardiovaskularni mortalitet zbog razvoja hipertenzije, srčane insuficijencije i koronarne arterijske bolesti. Takođe, postoji veliki rizik od pojave psorijaznog artritisa kod pacijenata koji boluju od psorijaze. Kod čak 32-40% oboljelih od psorijaze dođe do razvoja psorijaznog artritisa.
Terapija psorijaze zavisi od težine bolesti, komorbiditeta i pristupa zdrastvenoj zaštiti. Pacijenti sa psorijazom se često kategorišu u dvije grupe: blaga ili umjerena do teška psorijaza. Terapija zavisi od kliničke težine lezija, provenata zahvaćenosti površine tijela i kvaliteta života. Sve to zahtjeva individualni pristup za svakog pacijenta.
Terapija psorijaze zavisi. Blaga do umjerena psorijaza se može liječiti lokalno dok umjerena do teška psorijaza često zahtjeva sistemsko liječenje. Lokalna terapija je jednostavna za primjenu, ali za većinu pacijenata predstavlja napornu provedutu. Brojni su preparati koji se mogu primijeniti. Najčešće su to kortikosteroidi, koji zahtjevaju opreznu primjenu, uz poznavanje neželjenih efekata nakon dugotrajne primjene. S obzirom na dobar početni efekat ovog vida terapije, pacijenti se nerijetko odlučuju da terapiju nastave bez dogovora sa ljekarom. Nekontrolisana primjena lokalnih kortikosteroida često dovodi do pogoršanja i posljedično lošijeg odgovora na terapiju, nakon početnog poboljšanja.
U lokalnoj terapiji se savjetuju i masti ili rastvori sa salicilnom kiselinom, derivati katrana, blokatori kalcijumskih kanala, derivati vitamina A i novija grupa imunomodulatora, u vidu krema. Primjenu krema (lokalnih preparata) pacijenti vrlo često navode kao iscrpljujući, naporan postupak, ne samo zbog bolesti, već i zbog “gubitka vremena” za liječenje, kao i nerijetko tzv. tehničkih problema sa mazanjem -“zamašćivanjem” garderobe, posteljine.
U odnosu na površinu kože koja je zahvaćena promjenama, tj. kliničku sliku, ljekar u dogovoru sa pacijentom može propisati oralnu terapiju, tj. terapiju koju pacijent pije, prema strogo utvrđenim protokolima. Svi ovi terapijski pristupi zahtijevaju dodatna ispitivanja, redovne kontrolne preglede od strane nadležnih ljekara, i svakako saradnju pacijenta i doktora. Mogu se primijeniti ljekovi iz grupe citostatika (Methotrexate), derivata vitamina A (retinoidi) ili D i ciklosporin. Ponekad se u terapiji primjenjuju antibiotici, s obzirom da je infekcija mogući okidač za promjene na koži.
Novija grupa ljekova iz grupe bioloških, predstavlja najsavremeniji terapijski prstup, sa odličnim rezultatima kod oboljelih osoba. Terapija se primjenjuje prema strogo utvrđenim protokolima, najčešće potkožnom injekcijom. Biološki ljekovi u psorijazi mogu se podijeliti u tri grupe: molekule koji se vezuju za aktivacione molekule T-limfocita i inhibitore citokina, i to faktora nekroze tumora-α (engl. TNF-α), interleukina-23, i interleukina-17.
Literatura:
- Reich, K. The concept of psoriasis as a systemic inflammation: implications for disease management. Journal of the European Academy of Dermatology and Venereology, 2012: 26, 3-11.
- Dubertret, L. et al. European patient perspectives on the impact of psoriasis: the EUROPSO patient membership survey. British Journal of Dermatology, 2006: 155(4), 729-736.
- Parisi, R. et al. Global epidemiology of psoriasis: a systematic review of incidence and prevalence. Journal of Investigative Dermatology, 2013: 133(2), 377-385.
- Armstrong, A. W. and Read, C. Pathophysiology, clinical presentation, and treatment of psoriasis: a review. Jama, 2020: 323(19), 1945-1960.
- Langley, R. G. B. et al. Psoriasis: epidemiology, clinical features, and quality of life. Annals of the rheumatic diseases, 2005: 64(suppl 2), ii18-ii23.
- Woo, Y. R. et al. The risk of systemic diseases in those with psoriasis and psoriatic arthritis: from mechanisms to clinic. International Journal of Molecular Sciences, 2020: 21(19), 7041.
- Mrowietz, U. et al. Definition of treatment goals for moderate to severe psoriasis: a European consensus. Archives of dermatological research, 2011: 303(1), 1-10.
- Rendon, A. and Schäkel, K. Psoriasis pathogenesis and treatment. International journal of molecular sciences, 2019: 20(6), 1475.
- Korman, N. J. Management of psoriasis as a systemic disease: what is the evidence?. British Journal of Dermatology, 2020: 182(4), 840-84.









Add comment