Nehirurško liječenje obuhvata oralne analgetike i antiinflamatorne lijekove, fizikalnu terapiju. Upotreba injekcija steroida mora biti ograničena na minimalnu jer je dokazano da mogu pozitivno uticati na razvoj bolesti. Upotreba steroidnih injekcija treba da bude ograničena jer postoje nalazi da intratetivne injekcije steroida uzrokuju pucanje(rupturu).
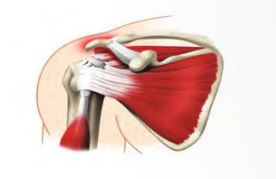
Multidirekcionalna nestabilnost (nestabilnost u više pravaca) Povećana pokretljivost ramena često vodi ka nestabilnosti. Čašice ramena su pripodno prostrane strukture i u stvarnosti dvije glave humerusa mogu stati u jednu čašicu ramena. Jednosmjerna nestabilnost je tipično vezana za prednje rame i javlja se nakon neke traumatske dislokacije glave humerusa. Sa druge strane nestabilnost u više pravaca je uočena kod ljudi koji imaju generalizovanu labavost ligamenata, npr. plivači imaju velike predispozicije za javljanje ovih nestabilnosti. Beighton-ova skala može biti korisna u prepoznavanju osoba sa hipermobilnošću ramena ili generalizovanom labavošću ligamenata. Skala ima deset tačaka. A rezultati od 4 do 9 su definisani kao labavost. Nestabilnost u više pravaca nastaje u odsustvu povreda. Ima višefaktorijalno porijeklo (uključujući labralnu insuficijenciju, razvijenu displaziju, veliku suvišnost čašica). Termin AMBRI je (Atraumatic – bez povreda; Multidirectional – u više pravaca; Bilateral – obostrano; Rehabilitation – rehabilitacija; Inferior capsular shift – donji kapsularni prelaz) sindrom koji opisuje ovu patologiju. Sportisti sa AMBRI lezijama mogu imati više posledica, ponavljanje dislokacija, ciste i sindrom odumiranja ruke. Glenoidna usna je ranjiva za bilo koji tip nestabilnosti ramena. Labrum je hrskavičavi prsten koji oblaže glenoid. Povrede labruma uključuju i takozvane SLAP lezije (superior labrum anteroposterior tears) i Bankart lezije (prekidi u anteroinferiornom labrumu). Nestabilnost u više pravaca se primarno tretira sa tretmanima rehabilitacije koji su slični tretmanima kod povreda rotatorne manžetne. Mc Mahon i kolege su pokazali da je loš nivo aktivnosti rotatorne manžetne kada je glava humerusa dislokalizovana. Zbog toga je jačanje mišića rotatorne manžetne preporučljivo za nestabilnost u više pravaca.
Ukliještenje živca Odbojkaši sa velikim atrofijama zadnjih mišića ramena, naročito nadgrebenog i podgrebenog mišića, su pod sumnjom da imaju povredu nadlopatičnog nerva. Supraskapularni nerv polazi od pleksusa brahijalisa koji je u nivou gornjeg cervikalnog debla (C5) a zatim prelazi u predio zadnjeg ramena. Povreda se može razviti na mjestu gdje nerv ide ispod poprečnog lopatičnog ligamenta, na lopatičnom zasjeku. Ako je povreda nastala na ovom mjestu i nadgrebeni i podgrebeni mišić će biti denervisani. Atrofiju (nastalu denervacijom) nadgrebenog mišića je mnogo teže uočiti od atrofije podgrebenog mišića zbog položaja trapezoidnog mišića. Oštećenja nerva na ovom mjestu su mnogo rijeđa od oštećenja koja nastaju ispod donjeg poprečnog lopatičnog ligamenta na spinoglenoidnom zasjeku. Odbojkaši najčešće razvijaju prednju nestabilnost ramena kao rezultat lezija od servisa. Atrofiju podgrebenog mišića ima 20% profesionalnih odbojkaša zbog oštećenja nerva u predjelu spinoglenoidnog zasjeka. Predisponirajući faktor je ponavljano korišćenje „rutinskog servisa“, pri kome je snažno ubrzanje ramena praćeno ekscentričnim usporavanjem pri dodiru sa loptom. Infraspinatus treba biti ispitivan u različitim pozicijama kako bi uočili koja je tačno grana nerva oštećena. Spontani abnormalni pokreti u m.supraspinatus-u pregledaju se tangencijalnim pristupom na nivou periosteuma, mogu odrediti da li se ukliještenje supraskapularnog nerva desilo na lopatičnom ili spinoglenoidnom zasjeku. Studija o nervnoj provodljivosti skapularnog nerva se prilično namučila sa tehničkim poteškoćama koje su se takođe javile kod prvih studija o nervnoj provodljivosti. Međutim, uprkos tim problemima studije o nervnoj provodljivosti mogu biti prilično korisne. Ispitivanje mišića infraspinatusa i supraspinatusa sa dvokanalnom iglom dok se istovremeno stimuliše Erb-ova tačka je među favorizovanim tehnikama. Razlika veća od 0.4msec između ova dva mišića ukazuje na patologiju.
Povrede lakta uslijed prenaprezanja Teniski lakat predstavlja mnoštvo dijagnoza od kojih je najuobičajenija lateralni epikondilitis. Još pravilnije, lateralni epikondilitis treba da se koristi kao zapaljenje ekstenzora zgloba. Lateralni epikondilitis se često javlja u četvrtoj i petoj deceniji, iako se može javiti kod sportista starosti od 12 do 80 godina. Prevalenca za muškarce i žene je ista. Tri četrvtine sportista osjete simptome u njihovim dominantnim rukama. Morris-ovo sugerisanje da su eksplozivni sportovi primarni uzrok nastanka lateralnog epikondilitisa su vodili u niz studija koje su istraživale epidemiološke i etiološke faktore u tenisu. Procijenjeno je da će 10-50% osoba koje redovno igraju tenis iskusiti simptome teniskog lakta u nekom periodu njihove karijere. U 1979. godini, Gruchow i Pelletier su zapazili povezanost između vremena igranja i učestalosti teniskog lakta kod klupskih igrača. Rizik za razvijanje simptoma kod teniskog lakta je 2.0 do 3.5 puta veći kod igrača koji su igrali eksplozivne sportove više od dva sata neđeljno, nego kod onih koji su igrali manje od dva sata neđeljno. Upoređujući sa mlađim igračima, muškarci i žene stariji od 40 godina su imali dobru četvoroduplu i duplu učestalost teniskog lakta. Nekoliko specifičnih tehnika, oprema i podloga na kojoj se igra su faktori koji učestvuju u razvijanju lateralnog epikondilitisa. Veća učestalost loših udaraca kao što su udarci sa flektiranim laktom i udaranje lopte ivicom reketa su uočeni kod sportista koji imaju lateralni epikondilitis. Nepravilna jačina stiska, težina reketa i različiti reketi opterećuju lateralne mišićno-tetivne jedinice. Takođe, kao tvrđa podloga povlači veći momentum za loptu i naknadno povećava silu prenesenu kroz reket do ekstenzora. Brojni drugi sportovi i hobiji koji zahtijevaju snažnu i kontinuiranu upotrebu podlakta takođe vode do lateralnog epikondilitisa. Rehabilitacioni program počinje sa istezanjem ekstenzora ručnog zgloba i progresivnim izometričkim vježbama. U početku, ove vježbe mogu se raditi sa flektiranim laktom kako bi se umanjio bol, a kasnije kako dozvole simptomi vježbe se rade sa laktom u punoj ekstenziji. Kako se snaga, izdržljivost i fleksibilnost poboljšavaju izvode se ekscentrične i koncentrične vježbe protiv otpora. Kada je sportista sposoban za brza ponavljanja do zamora bez značajnijih simptoma u laktu, izvodi se stimulacija posla ili sporta. Ako je uspješno završena, sportista je ohrabren da se vrati normalnoj aktivnosti i da postepeno povećava trajanje i intenzitet izlaganja određenoj aktivnosti. Dostupna literatura ukazuje da će 5 do 15% sportista ponovo iskusiti simptome, ali većina ovih sportista sa povraćajima nijesu bili do kraja rehabilitacionog programa ili su prerano prestali sa preventivnim mjerama. U očekivanom preispitivanju neoperativnih tretmana, Binder i Hazleman su uočili da 26% sportista doživi povraćaj simptoma i da više od 40% ima produženu manju neugodnost. Međutim, većina kliničkih izvještaja se slaže da neoperativna kontrola postaje glavno uporište tretmana za lateralni epikondilitis i da je hirirški tretman u rijetkim slučajevima potreban. Valgus nestabilnost Povreda ulnarnog kolateralnog ligamenta (UKL) koja je u početku bila uočena kod bacača koplja takođe se javila sa povećanom učestalošću i kod drugih sportista koji vrše pokrete iznad glave. Mikrorupture ulnarnog kolateralnog ligamenta se dešavaju kada sile valgusa koje se stvore tokom zaleta i ubrzanja premaše uobičajenu snagu ulnarnog kolateralnog ligamenta. Nepravilni bacački mehanizam, slaba fleksibilnost i neadekvatni uslovi rezultiraju u dodatnom akumuliranju stresa koji se prenosi na UKL i vode do slabljenja i eventualne rupture UKL. Dijagnoza valgus nestabilnosti se bazira na anamnezi igrača, kondicionog pregleda i radiografije. Sportisti sa akutnom povredom UKL obično iskuse iznenadni bol poslije bacanja, sa ili bez udruženog osjećaja ispucavanja i u nemogućnosti su da nastave bacanje. Sportisti sa hroničnom povredom obično opisuju postepen početak lokalizovanog bola u medijalnom laktu tokom faze zaleta i ubrzavanja kod bacanja. Sportisti takođe opisuju bol poslije serija jakog bacanja koji rezultira nesposobnošću da naknadno bace više od 50-75% njihovog normalnog nivoa. Sportisti sa hroničnom nestabilnošću se često prikazuju kao sportisti sa simptomima povrede ulnarnog nerva. Ovo je zbog lokalne inflamacije ligamentarnog kompleksa, koji dodatno stvara iritaciju ulnarnog nerva unutar kubitalnog tunela. Fizikalni pregled lakta za valgus nestabilnost se najbolje izvodi kada sportista sjedi i kada je zglob pozicioniran između podlakta i trupa fizioterapeuta. Lakat sportiste je u fleksiji od 20-30° kako bi oslobodili olekranon iz njegove jame u toku primjene valgus stresa (slika 1-2.A). Ovaj zahvat izlaže stresu prednji snop UKL. Važno je da palpiramo UKL duž njegovog pružanja od medijalnog epikondila do proksimalnog okrajka ulne dok se izvodi valgus stres test. Valgus slabost se manifestuje povećanim medijalnim prostorom u zglobu za razliku od kontralateralnog dijela zgloba. Upoređivanje sa suprotnim (nepovrijeđenim) zglobom uvijek treba izvoditi kako bi se uočila razlika između fiziološke i patološke mlitavosti. Gubitak čvrstoće (zategnutosti) na kraju pokreta, udružen sa povećanim prostorom u unutrašnjem zglobu koji je pod valgus stresom, u skladu je sa slabim ili inkompetentnim UKL. Testiranje funkcionalno važnije zadnje trake prednjeg snopa se može vršiti zahvatom muzenja, koji se vrši povlačenjem palca sportiste dok mu je podlakat u supinaciji, ramena ekstendirana i lakat flektiran preko 90° (slika 1-2.B). Ovaj manevar proizvodi valgus stres na flektirani lakat; subjektivni osjećaj hvatanja i nestabilnosti, kao dodatak lokalizovanom bolu u medijalnoj strani lakta predstavlja indikaciju povrede UKL. Utrnulost i otečenost nad UKL-om varira od količine prisutnosti zapaljenja i edema. Odsustvo povećanog bola sa fleksijom u ručju, kombinovano sa lokalizovanim bolom blago nazad na zajedničkom polazištu fleksora predstavlja razliku povrede UKL od povrede fleksora i pronatora. Smanjen obim pokreta (gubitak terminalne ekstenzije) poslije razvitka fleksionih kontraktura (koje se razvijaju kao rezultat konstantnih zacijeljenja i stabilizacije) takođe mogu biti prisutni u slučajevima hronične valgus nestabilnosti. Opšte performanse sportiste ne moraju biti značajno ugrožene zbog toga što tehnika bacanja ne zahtijeva punu ekstenziju lakta i može biti izvedena sa fleksionim lukom od 20 do 120°. Kao dodatak, evaluacija mehanizma bacanja sportiste je ključna da identifikujemo i korigujemo nepravilnu mehaniku. Medijalni epikondilitis Medijalni epikondilitis je mnogo rijeđi od njegovog spoljnjeg konkurenta, javlja se 7 do 20 puta rijeđe. Takođe se dešava tokom četvrte i pete decenije podjednako kod muškaraca i kod žena. Iako je termin „golferski lakat“ medijalni epikondilitis se često javlja i kod bejzbol bacača i kod bilo koga ko se bavi sportom i hobijim koji uključuju stvaranje valgus sile na lakat. Mišićno-tetivne strukture kod medijalnog epikondila uključuju polazišta za fleksore i pronatore. Idući odozgo ka dolje ovo uključuje m.pronator teres, m.flexor carpi radialis, m.palmaris longus, m.flexor digitorum superficialis i m.flexor carpi ulnaris. Mišići pronator teres i flexor carpi radialis su najčešće uključeni u medijalni epikondilitis i oboje se nalaze iznad medijalne suprakondilarne ivice. Biomehanika medijalnog lakta je najtemeljnije opisana kod mehanizma bacanja. Slaba ugaona brzina i valgus sile koje prevazilaze vučnu snagu medijalnih mišićno-tetivnih i ligamentarnih struktura koje se stvaraju tokom faze ubrzavanja koja predstavlja tačku kod koje je brzina lopte koja se primiče jednaka nuli nakon ispuštanja lopte. Razlika između valgus sile i brzine lopte je nula. Ove valgus sile se u početku projektuju kroz fleksore i pronatore kod medijalnog epikondila i poslijedično do dubokog medijalnog kolateralnog ligamenta. Mišići pronator teres i flexor carpi radialis su identifikovani kao najuobičajenija mjesta patoloških promjena. U elektromiografskoj procjeni teniskog servisa Morris i saradnici su istražili teoriju biomehanike kod bacanja bejzboj lopte. Oni su zapazili da se najveća mišićna aktivnost javlja prilikom faze ubrzavanja i to kod pronator teresa. Ukazali su da tokom ove faze m. pronator teres obezbijeđuje optimalnu poziciju podlakta tokom prenosa momentuma i sile lopti. Medijalni epikondilitis je okarakterisan bolom duž medijalnog lakta praćen pogoršanim otporom prilikom pronacije podlakta ili fleksije ručnog zgloba. Medijalni bol je često najveći na početku. Utrnulost je obično distalno i lateralno od medijalnog epikondila najčešće iznad m. pronator teres-a i m.flexor carpi radialis-a. Obim pokreta u laktu i ručnom zglobu je često kompletan. Normalna snaga i osjećaj su obično zapaženi u ekstremitetu. Ako, međutim, postoji propratna ulnarna neuropatija različitih stepena umanjenog osjećaja u domalom i malom prstu može biti prisutan Tinel-ov znak kod lakta. Prilikom pregleda sportiste kod kojeg se sumnja na medijalni epikondilitis, ključno je razmatranje nestabilnosti primarnih ligamentarnih struktura ili primarne ulnarne neuropatije. Valgus stres test sa flektiranim ručnim zglobom i podlakticom u pronaciji će izazvati bol i slabljenje ako je prisutna kolateralna nestabilnost. Maksimalna fleksija u laktu i ekstenzija u ručnom zglobu u trajanju od 3 minuta (test fleksije lakta) će izazvati bol i utrnulost ako je prisutna ulnarna neuropatija. Osnovni principi nehirurškog tretmana kod lateralnog epikondilitisa se takođe mogu primijeniti i kod medijalnog. Prva faza se sastoji od odmora od uzročne aktivnosti za trenutno ublažavanje bola i zapaljenja. Upotreba NSAIL, galvanske stimulacije i kortikosteroidne injekcije mogu biti korisne. Druga faza uključuje poboljšanje tehnike, modifikacije opreme, mogućnost protivudarnog sprega i rehabilitacionih programa. Rehabilitacioni program počinje sa istezanjem fleksora ručnog zgloba i pronatora podlaktice i sa progresivnim izometričkim vježbama. Kako se fleksibilnost, snaga i izdržljivost poboljšavaju uključuju se uobičajene i neuobičajene vježbe sa otporom. Zatim se izvodi stimulacija sporta ili posla praćena postepenim povratkom normalne aktivnosti. Indikacije za hirurški tretman kod medijalnog epikondilitisa uključuju stalni bol kod medijalnog lakta koji ne reaguje na dobro kontrolisani neoperativni program minimum 6-12 mjeseci i nakon isključenja patoloških uzroka za bol.








Add comment