Dr Duško Marković
Specijalizant plastične hirurgije i estetske hirurgije
Klinički centar Crne Gore
Melanom je jedan od najgresivnijih malignih tumora. Prva operacija melanoma pripisuje se Englezu Džonu Hanteru 1978. godine, dok su znaci bolesti dokazani kod peruanskih mumija koje su stare najmanje 2400 godina. Melanom se razvija iz melanocita kojih najviše ima u najdubljem sloju epiderma kože – stratum bazale. Rijetke vankožne lokalizacije melanoma su usna duplja, jednjak, crijeva, anus, uvea oka, čak i sinusi kostiju lica, s obzirom da se maloniciti nalaze i u ovim regijama. Po pravilu ovi melanomi imaju lošiju prognozu. Melanom može nastati de novo ali i na terenu izmijenjenog mladeža. To je najrjeđi malignitet kože (2% svih maligniteta kože), ali je zato odgovoran za najviše smrtnih ishoda (preko 75%). Najveće incidence melanoma imaju skandinavske i zemlje Okeanije i Sjeverne Amerike.
 Osnovni uzrok melanoma je ultravioletno zračenje. Istraživanja su pokazala da je najopasnije kumulativno oštećenje DNK nakon više epizoda opekotina od sunca u mladosti, i to kod osoba svijetle puti, kose i očiju – fototipovi 1 i 2. Prepoznata je opasnost od UV zračenja u solarijumima, tako da su neke zemlje krenule u potpunu zabranu solarijuma – Australija, Novi Zeland. Dokazane su određene genetske predispozicije. Povećani rizik od nastanka melanoma imaju osobe sa pozitivnom porodičnom anamnezom, imunodeficijentni, osobe sa stanjima poput xeroderma pigmentosum, sindrom displatičnih nevusa, mutacije tumor supresornih gena. Kod muškaraca melanom se najčešće javlja na leđima, vratu i glavi, a kod žena na nogama, posebno potkoljenicama. Postoje i atipične kožne lokalizacije kao što su ispod nokta, taban, dlanovi, genitalna regija.
Osnovni uzrok melanoma je ultravioletno zračenje. Istraživanja su pokazala da je najopasnije kumulativno oštećenje DNK nakon više epizoda opekotina od sunca u mladosti, i to kod osoba svijetle puti, kose i očiju – fototipovi 1 i 2. Prepoznata je opasnost od UV zračenja u solarijumima, tako da su neke zemlje krenule u potpunu zabranu solarijuma – Australija, Novi Zeland. Dokazane su određene genetske predispozicije. Povećani rizik od nastanka melanoma imaju osobe sa pozitivnom porodičnom anamnezom, imunodeficijentni, osobe sa stanjima poput xeroderma pigmentosum, sindrom displatičnih nevusa, mutacije tumor supresornih gena. Kod muškaraca melanom se najčešće javlja na leđima, vratu i glavi, a kod žena na nogama, posebno potkoljenicama. Postoje i atipične kožne lokalizacije kao što su ispod nokta, taban, dlanovi, genitalna regija.
Na koži razlikujemo osnovne kliničko-patološke tipove melanoma i to:
- Površno šireći – najčešći, bolja prognoza,
- Nodularni – lošija prognoza,
- Akralni lentigozni – lošija prognoza,
- Lentigo maligna – nastaje na terenu benignog lentiga.
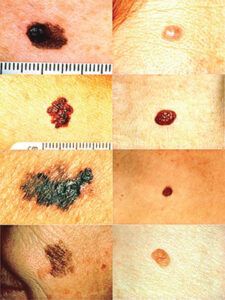
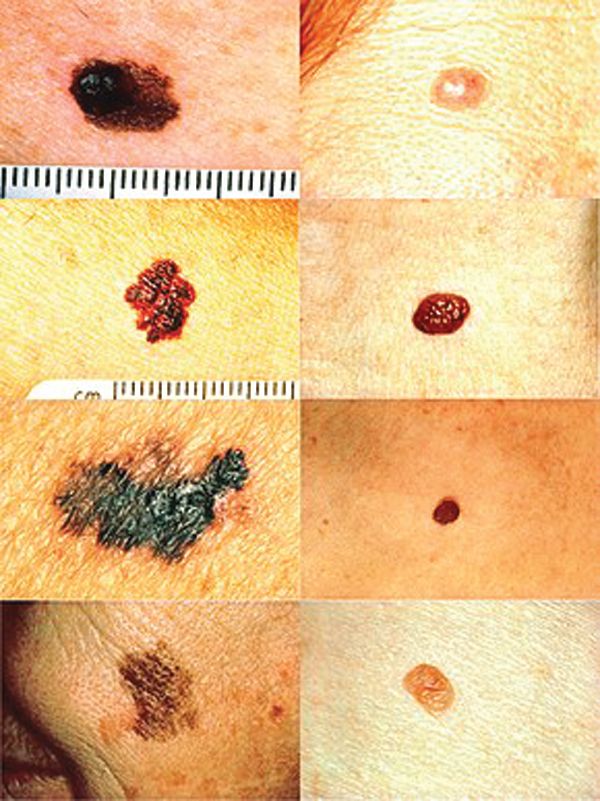
Rani znaci melanoma su sumirani u memotehničkoj formuli ABCDE za površno šireće forme:
Asymmetry – asimetrija
Borders – ivice, nepravilne, nazupčene
Color – boja, pojava različitih nijansi braon boje, sa plavičastim tačkama, nehomogenst boje
Diameter – prečnik, veći od 6mm
Elevation/ Evolution – izdizanje, porast u visinu, širenje tumora,
a za nodularne forme koristi se EGF formula:
Elevated – uzdignut iznad površine kože
Firm – čvrst na dodir
Growing – rast.
Klinički stadijum melanoma se određuje na osnovu TNM klasifikacije kao solidni tumor. Stadijum 0 sa ca in situ podrazumijeva desetogodišnje preživljavanje od 99%. Stadijum I kog čine melanomi do 1mm debljine sa/bez ulceracija i melanomi 1-2mm bez ulceracija imaju stopu desetogodišnjeg preživljavanja 86 do 95%. Stadijume IIA i IIB čine tumori deblji od 1mm sa ulceracijama i deblji od 2mm. Njih svrstavamo u srednje rizične sa desetogodišnjim preživljavanjem 50 do 65%. Stadijum IIC, IIIA-C predstavljaju visoko rizične melanome sa desetogodišnjim preživljavanjem manjim od 50%. U stadijumu IV imamo metastatsku bolest, te u zavisnosti od vridjednosti LDH, zahvaćenosti mozga, pluća ili drugih organa određuju se podstadijumi sa desetogodišnjim preživljavanjem ispod 15%.
Dijagnoza ili visok nivo sumnje na melanom se postavlja kliničkim pregledom, dermoskopskim pregledom, konfokalnom mikroskopijom, uz korišćenje prethodnih memotehničkih formula, a potvrđuje se patohistološkim pregledom promjene ili zahvaćenog limfnog nodusa. Za procjenu raširenosti koriste se standarne radiološke metode UZV, MSCT, NMR i PET CT. Od laboratorijskih markera prate se LDH i S 100.
Hirurška ekscizija je zlatni standard. Ima i dijagnostičku ali i terapijsku svrhu. Promjena koja je suspektna odstranjuje se u cjelini elipsastim rezom sa marginom 1 do 3 mm u zdravu kožu i dubinom do u masno tkivo, prateći linije minimalne tenzije i limfne drenaže, i šalje na histo-patološki pregled. Ne preporučuju se radikalnije ekscizije da se ne bi poremetila limfna drenaža a time i mogućnosti za SLNB – biopsiju limfnog čvora stražara. Preporučuje se rekonstrukcija defekta direktnom suturom ili AT kože sa udaljenog mjesta. Ne preporučuje se korišćenje režnjeva. Operacija se izvodi u lokalnoj infiltrativnoj anesteziji. Neki stručnjaci smatraju da se infiltrativnom anestezijom povećava vjerovatnoća diseminacije bolesti. Za to ne postoje čvrsti dokazi.
Ne preporučuje se incizija dijela promjene, dakle mladeži se ne diraju, osim ako se radi o velikim tumorima koji se nalaze na lokalizacijama gdje bi agresivan pristup izazvao mutilaciju, funkcionalni ili estetski nedostatak, kod osoba sa komorbiditetima, lošeg opšteg stanja, gdje je hirurško liječenje nemoguće. Kontraidikovane su radiohirurške, ex tempore, shave, deep shave biopsije, kiretaže, upotreba destruktivnih metoda poput radiotalasa, lasera, krioterapije azotom. Sve ove metode ne daju dovoljno niti kvalitetnog materijala za postavljanje dijagnoze te su moguće greške sa fatalnim ishodom.
Patohistološka dijagnoza podrazumijeva opis više različitih karakteristika – vrsta melanoma, debljina tumora Breslovu, opis margina i udaljenost od tumora, prisutvo ulceracija, mitotski index, prisustvo mikrosatelitoza, in tranzit metastaza, invazija neurvnih limfovaskularnih struktura, limfocitna unflitracija, stepen invazije po Klaraku… Preporuka je da se uzorci regionalnih limnih čvorova šalju i na PCR molekularnu dijagnostiku na mutacije BRAF, CKIT i NRS gena.
Pacijent sa melanomom se prezentuje konzilijumu za meka tkiva (onkolog, plastični hirurg, dermatolog, maksilofacijalni hirurg) koji preporučuje dalje modalitete liječenja. Ako se prethodno klinički postavila dijagnoza ili visoka sumnja na melanom, tada se pristupa radikalnijem hirurškom zahvatu u opštoj anesteziji sa biopsijom limfnog čvora stražara u istom aktu (SLNB). Preporučuje se reeksczija kože oko ožiljka primarne ekscizije i to 0,5 cm za in situ melanome, 1cm za melanome debljine do 2mm i 2 cm za melanome debljine preko 2mm. Dubina ekscizije ide do mišićne fascije tj. do galee na poglavini. Opet, režnjeve kao modalitet rekonstrukcije defekta bi trebalo izbjegavati. Kod akralnih lentigoznih i subungvalnih formi radi se funkcionalna ili parcijalna amputacija do prvog proksimalnog zgloba.
SLNB je indikovana kod svih melanoma debljih od 0,8mm, kao i tanjih ako su ulcerisani. SLNB se ne izvodi ako već imamo dokazane pozitivne limfne čvorove u odgovarajućem limfnom bazenu, tj. ako se već radi o lokoregionalnoj ili metastatskoj bolesti. SLNB je dijagnostičko prognostička procedura, ne i terapijska, i služi za određivanje stadijuma bolesti nakon čega se donosi odluka o daljim terapijskim modalitetima. Preporuka je da se radi dvostuko mapiranje i scintigrafski i metilen plavim. SLNB kod melanoma glave i vrata predstavlja poseban izazov zbog dreniranja u više limfnih bazena.
Indikacije za disekciju regionalnog limfnog bazena su klinički, radiološki ili histopatološki verifikovane metastaste u regionalnim limnfim čorovima. Po najnovijim preporukama prisustvo mikrometastaza u 1-3 limnfa čvora, bez zahvatanja kapsule i srašćivanja čvorova jesu indikacije za adjuvantnu imuno i target terapiju. U slučaju metastatske bolesti hirurško liječenje se primjenje u cilju smanjenja tegoba pacijentu i zbrinjavanja velikih egzulcerisanih i krvarećih tumorskih masa.
Uvođenjem novih ljekova posljednjih godina postignut je ogroman napredak u preživljavanju bez bolesti čak i ukupnom preživljavanju. Možemo govoriti o revoluciji u liječenju melanoma, čak i medicinskom čudu. Dosadašnja upotreba adjuvantne terapije kod srednje i visokorizičnog melanoma nije davala zadovoljavajuće rezultate. Sada na raspolaganju imamo imunoterapiju u vidu anti PD1 i anti CTLA4 antitjela, koja se preporučuje u stadijumima IIIB/C, IV. BRAF inhibitori i MEK inhibitori se preporučuju kod melanoma sa BRAF mutacijom u stadijumima IIIA,B,C, bilo kao mono ili kombinovana terapija.
Radioterapija regionalnog limfnog bazena smanjuje procenat recidiva ali ne utiče na preživljavanje.









Add comment