Vebinar „Koliko često mislimo na (rijetke) hematološke bolesti?” realizovan je posredstvom Medikala i uz podršku kompanije Novartis 27. aprila 2022. godine. U spektru rijetkih bolesti prezentovane su mijeloproliferativne neoplazme (mijelofibroza, policitemija vera, hronična mijeloidna leukemija), idiopatska trombocitopenijska purpura, kao i hematološke bolesti u pedijatrijskoj dobi. Predavači su bili mr sc. med. Milena Dapčević, dr Nikola Bakić, mr sc. med. Vesko Vujičić i dr Maja Kavarić.
Mijeloproliferativne neoplazme
Polazeći od klasifikacije mijeloproliferativnih neoplazmi, te pojednih obilježja geneze ovih rijetkih hematoloških poremećaja, mr Milena Dapčević ukazala je na činjenicu da incidenca policitemije vere u Evropskoj uniji iznosi 0,4-2,8 na 100.000 stanovnika, po podacima registara, odnosno 0,68-2,6 po podacima iz literature. U kontekstu ostalih rijetkih bolesti, kako se moglo saznati iz ove prezentacije, očekivano prosječno preživljavanje usljed obolijevanja od policitemije vere iznosi 13,7 godina.
Uz opis kliničkih manifestacija mijelofibroze i mehanizama ispoljavanja bolesti, mr Dapčević je objasnila mehanizam razvoja JAK2 mutacija i ukazala na činjenicu da većina bolesnika sa policitemijom verom ima JAK2 mutacije: čak oko 99% oboljelih. Ovo je posebno značajan podatak u vezi s terapijskim djelovanjem. Uz to, JAK inhibitori su, kako je predočeno, efikasni u liječenju mijelofibroza, bez obzira na prisutnost JAK2 ili bilo koje druge mutacije.
Pored kriterijuma za dijagnozu primarne mijelofibroze, ovom prilikom je ukazano da kao uobičajeni simptomi uslijed njenih komplikacija nastaju: bol u kostima, svrab, noćno znojenje, gubitak tjelesne težine, temperatura, rana sitost, nelagoda u trbuhu (splenomegalija), umor i nesanica. Najčešće kliničke manifestacije čine splenomegalija (83%) i hepatomegalija (65%) (Slika 1.).
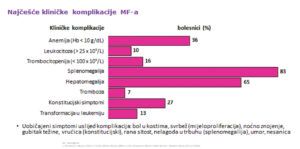 Slika 1: Najčešće kliničke manifestacije mijelofibroze
Slika 1: Najčešće kliničke manifestacije mijelofibroze
Mijelofibroza, kao bolest progresivnog toka, nosi viši stepen mortaliteta. On je kod ovih pacijenata 40% viši nego u opštoj populaciji u petogodišnjem periodu, a čak za 60% viši nego u opštoj populaciji u desetogodišnjem periodu. Kada je riječ o policitemiji veri valja znati da povećanu viskoznost krvi uzrokuje višak krvnih ćelija, te da je ovdje veća vjerovatnoća nakupljanja krvnih ćelija zbog poremećenih signalnih puteva. Takođe, postoji visok rizik od tromboze zbog povećanja koncentracije hematokrita: ≥45%, a trombotske komplikacije česti su uzrok mortaliteta i odgovorne su za 32% smrtnih slučajeva kod ovih bolesnika.
Prekomjerna proizvodnja eritrocita (eritrocitoza), često s povećanim brojem leukocita i trombocita, kao i prisustvo splenomegalije i kardiovaskularnih komplikacija zbog tromboze ili krvarenje kao glavni uzrok smrti, spadaju u kliničke manifestacije policitemije vere. Simptomi mogu biti pruritus, umor, nedostatak vazduha, vrtoglavica i simptomi uzrokovani splenomegalijom. Prezentujući epidemiološki pristup, kriterijume za dijagnozu i zbrinjavanje pacijenata sa policitemijom verom, mr Dapčević je upozorila da ova bolest ima potencijal da se razvije u mijelofibrozu i akutnu leukemiju. Stoga je pravilno liječenje od presudne važnosti.
Hronična mijeloidna leukemija
Hronična mijeliodna leukemija (HML) je, po dr Nikoli Bakiću, najbolje patofiziološki ispitano maligno mijeloproliferativno hematološko oboljenje, čije je liječenje izuzetno uspješno. U svijetu se dnevno dijagnostikuje oko 300.000 novih slučajeva, a godišnje umre oko 220.000 oboljelih. Ova bolest obuhvata oko 15% slučajeva adultne leukemije, a nešto češće obolijevaju muškarci. Masivne doze jonizujućeg zračenja povećavaju incidencu obolijevanja nakon oko 6,3 godina, a pušenje ubrzava prelazak u uznapredovalu fazu bolesti.
Opisujući tipove leukemije, dr Bakić je ukazao i na hronologiju uočenih činjenica u vezi sa dijagnostikom i terapijom hronične mijeloidne leukemije, počev od izmjene tzv. Filadelfija hromozoma (Ph), koji je jedan od glavnih pokazatelja hronične mijeloidne leukemije. Ovaj hromozom se nakon translokacije (t9;22) replicira, te stalno šalje pogrešne signale koje ćelije adaptiraju (prisvajaju) kao normalnu informaciju. Iz ovog razloga se gubi ideja o normalnom životu i funkciji jedne ćelije, od začeća do smrti. Sama bolest je jasno definisana preko prisustva BCR-ABL proteina tirozin-kinaze na osnovu koje su mehanizmi liječenja riješeni uspješno. Dr Bakić je ovom prilikom opisao i patofiziologiju i razvojne faze bolesti.
 Na sumnju na postojanje bolesti, kako se moglo saznati, se dolazi slučajno, analizom krvi ili ukoliko sam pacijent osjeća tegobe. Glavne tegobe su umor, groznica, može doći do noćnog znojenja, gubitka težine (10% u poslednji šest mjeseci), abdominalnih bolova (usljed uvećanja slezine), takođe osjećaj brže sitosti nakon obroka, bol u kostima (u odmaklim fazama bolesti). Može doći do blage hepatomegalije (rijetko), a u poodmaklom stadijumu bolesti kao loš znak javljaju se limfadenopatije. Opisujući principe dijagnostike hronične mijeloidne leukemije, dr Bakić je ukazao i na profil inovativne ciljane terapije i njene mogućnosti.
Na sumnju na postojanje bolesti, kako se moglo saznati, se dolazi slučajno, analizom krvi ili ukoliko sam pacijent osjeća tegobe. Glavne tegobe su umor, groznica, može doći do noćnog znojenja, gubitka težine (10% u poslednji šest mjeseci), abdominalnih bolova (usljed uvećanja slezine), takođe osjećaj brže sitosti nakon obroka, bol u kostima (u odmaklim fazama bolesti). Može doći do blage hepatomegalije (rijetko), a u poodmaklom stadijumu bolesti kao loš znak javljaju se limfadenopatije. Opisujući principe dijagnostike hronične mijeloidne leukemije, dr Bakić je ukazao i na profil inovativne ciljane terapije i njene mogućnosti.
Idiopatska trombocitopenijska purpura
Mr sc med. Vesko Vujičić istakao je da je pri dijagnostikovanju idiopatske trombocitopenijske purpure u oko 80% slučajeva značajan pokazatelj smanjen broj trombocita (<100,000/µL). Trombocitopenije, same po sebi, mogu biti raznovrsnog porijekla i odlikovati se smanjenom produkcijom, skraćenim vijekom, povećanom razgradnjom ili sličnim poremećajima u funkcionisanju trombocita. Normalan vijek trombocita je od 7 do 10 dana. U kliničkoj slici ovog oboljenja uočavaju se: petehije, purpura, epistaksa, menoragija, krvarenje iz desni, malaksalost i infekcije.
Pored činjenice da za dijagnozu ove pojave ne postoje dijagnostički kriterijumi, već da se ona postavlja metodom isključivanja, u okviru prezentacije mr Vujičića ukazano je i da su riziku od trombocitopenije pacijenti izloženi usljed neregularne primjene antibiotika i heparina, usljed primjene velikih količina krvnih produkata bez trombocita, sepse, hemodijalize ili trudnoće. U osnovne ciljeve liječenja idiopatske trombocitopenije spada održavanje nivoa trombocita na nivou većem od 20-30×109/L za simptomatske bolesnike, ali ne treba zanemariti i očekivanja u pravcu kvaliteta života bolesnika.
Uz pregled smjernica za terapijski pristup, mr Vujičić ukazuje da kortikosteroidi čine standardnu inicijalnu terapijsku liniju za adultne bolesnike. Liječenje je indikovano kod bolesnika sa novodijagnostikovanom idiopatskom trombocitopenijom i brojem trombocita manjim od 30×109/L, a pacijentima sa brojem trombocita manjim od 20×109/L predlaže se hospitalizacija. U sklopu terapijskih preporuka navedeno je da splenektomija pokazuje rani nivo odgovora od oko 80% i 15% relapsa tokom prve godine primjene, a kao vid terapijskog pristupa navodi se i imunizacija protiv pneumokoka, menigokoka i hemofilusa. Splenektomijom se, kako je objašnjeno, postiže odgovor, ali se preporučuje primjena medikamentozne terapije kojoj se i daje prednost. Mnogi bolesnici ne zahtevaju terapiju i neće svi bolesnici postati ili ostati hronični. Brojni novi ljekovi u fazi su ispitivanja.
Hematološke bolesti u pedijatrijskoj dobi
Imuna trombocitopenija, akutne leukemije i anemije bile su teme prezentacije dr Maje Kavarić. Imuna trombocitopenija u dječijem uzrastu javlja se kod prethodno zdrave djece uzrasta dvije do sedam godina i prolazi spontano ili nakon primjene terapije u okviru 6-12 mjeseci od postavljanja dijagnoze. 20-25% pacijenata razvije hroničnu formu bolesti sa trajanjem dužim od 12 mjeseci. Ovaj poremećaj obično nastaje nakon virusne infekcije respiratornog ili gastrointestinalnog trakta, a može joj prethoditi i vakcinacija ili neka alergijska reakcija na (ubod insekta, hranu, polen itd.).
U kliničke manifestacije spadaju petehije, purpura, ehimoze, hematomi, epistaksa, krvarenje iz gingiva, hematurija i menoragija, a najozbiljnije su intrakranijalne hemoragije koje se javljaju samo u 0,4% oboljele djece, uglavnom kod onih sa brojem trombocita ispod 10×109 uz precipitirajuće faktore kao što je trauma glave. Dva od tri pacijenta, po objašnjenju dr Kavarić, imaju spontani oporavak broja trombocita u roku od šest mjeseci od postavljanja dijagnoze, bez potrebe za farmakološkom terapijom i te remisije su obično trajne.
Kada su u pitanju akutne leukemije, incidenca je od 5-6/100.000 djece do 15 godina i predstavljaju, zajedno sa limfomima, najčešće maligne bolesti dječjeg uzrasta. Malaksalost (90%), temperatura i groznica (75-90%), gubitak tjelesne težine (50-60%), bolovi u kostima i zglobovima (15%), koji su rezultat osteolize i infiltracije periosta, bljedilo, krvarenje, uvećanje jetre, slezine, limfnih čvorova, u nekim slučajevima i proširena medijastinalna sijenka i leukemija CNS-a, su najčešći pokazatelji akutne leukemije. U najčešće laboratorijske parametre spadaju normocitna normohromna anemija (90%), trombocitopenija (90%), broj leukocita može biti povišen, normalan ili snižen, ali je neutropenija uvijek prisutna.
Akutne leukemije se dijele na akutne limfoblastne i akutne mijeloidne leukemije. Akutna limfoblastna leukemija obuhvata 80% svih dječijih i 12-15% svih leukemija odraslih. Hronične leukemije se rijetko javljaju u pedijatrijskoj populaciji.
Liječenje obuhvata opšte mjere i specifično liječenje citostatskom terapijom, u trajanju od dvije godine.
Uz podsjećanje na kriterijume SZO za anemiju po kojima djeca starosti 0,5-5 godina imaju najmanje 110 Hb (g/L), 5-11 godina 115, a stariji najmanje 129, dr Kavarić je ukazala na raširenost ove bolesti u dječjoj populaciji. Prezentujući cijeli spektar tipova ove bolesti i patoloških modifikacija eritrocita, ona je ukazala na kompleksnost anemija i širok raspon opasnosti koje one nose za organizam. Uprkos tome što je njihova patogeneza poznata, što je omogućena prevencija, učestalost anemije se, kako je upozoreno, ne smanjuje! Prevalenca u razvijenim zemljama je 10%, a u zemljama u razvoju i nižim socijalnim slojevima čak 25-40%. Zlatno pravilo čini prevencija u prvoj godini života,
U nizu zaključaka izdvojeno je da su imune trombocitopenije najčešće bolesti krvarenja kod djece, te da oko 80% njih ima akutni tok i dvoje od troje djece ne zahtijevaju terapijski tretman. Sideropenijske anemije su najčešća hematološka bolest kod djece, ali imaju neopravdano visoku učestalost. Neuspjeh dijagnostičko-terapijskog testa nam otkriva druge uzroke malokrvnosti – najčešće celijakije, talasemije minor, HBP-a itd. Akutne limfoblastne leukemije su najčešće maligne bolesti djece, sa najvećom učestalošću u predškolskom uzrastu. Procenat njihovog izlječenja viši je od 80%. Dr Kavarić savjetuje da bi trebalo biti oprezan u vezi s primjenom kortikosteroida, ukoliko dijagnoza nije povrđena.
Anita Đurović









Add comment