Dr Rifat Međedović
Internista – reumatolog
Klinički centar Crne Gore
Reumatoidni artritis (RA) predstavlja najčešći hronični artritis, ali i sistemsku bolest, koja se osim zahvatanja zglobova i perizglobnih struktura (prije svega tetiva) karakteriše i zahvatanjem unutrašnjih organa i kože. Etiopatogenetski proces započinje u samom zglobu, odnosno u sinovijskoj membrani, u kojoj zbog perzistentnog autoimunskog procesa dolazi do sinovijske proliferacije i formiranja panusa koji ima poprilično agresivne osobine da samim fizičkim fenomenom ali i sekrecijom brojnih citokinskih molekula i aktivacijom proteaza dovodi do destrukcije zglobne hrskavice i kosti. Sve to ukoliko se bolest ne liječi vodi destrukciji, razvoju deformiteta zglobova i posljedičnom gubitku funkcijske sposobnosti i invaliditetu. Osim samog oštećenja zglobova i unutrašnjih organa, stalna autoimunski posredovana hronična inflamacija u zglobovima i ostalim strukturama potencira proces aterogeneze, vodi insulinskoj rezistenziji sa povećanjem rizika od razvoja šećerne bolesti, a takođe vodi i poremećaju lipidnog statusa, što sve zajednički bolesnike sa RA stavlja u grupu povećanog kardiovaskularnog rizika. Osim toga, imunokompromitovanost koja potiče od same bolesti RA, a takođe i zbog primjene brojnih imunosupresivnih modaliteta liječenja, vodi povećanom riziku od infekcija i maligniteta.
RA je široko rasprostranjena bolest, sa različitom incidencijom i prevalencijom javljanja u različitim krajevima svijeta, ali se zna da se javlja kod skoro svakog stotog stanovnika na zemaljskoj kugli (0.5-1% stanovništva u regiji Evrope i Sjeverne Amerike), i bolest je češća kod žena (3 puta češća) i to između četvrte i šeste decenije života.
Uzrok nastavka RA je još uvijek nepoznat, iako se zna da se bolest razvija kao rezultat genetskih, faktora spoljne sredine i imunoloških faktora. Genetska predispozicija se ogleda u povezanosti bolesti sa HLA DR4 i HLA DRB1 antigenom (antigeni glavne histokompatibilnosti), kao i u činjenici da kada se bolest javi u blizanaca rizik od njene pojave kod drugog blizasnca je oko 30%. Faktori spoljne sredine su prije svega infekcije (virusne, bakterijske), ali i stresne situacije, a ponajviše i sve se više značaj pridaje pušenju, posebno kada je seropozitivni RA u pitanju. Takođe, smatra se da ulogu imaju i hormoni, što se opravdava da se bolest češće javlja kod žena, ali i da je povećan rizik javljanja u prva tri mjeseca nakon porođaja.
U posljednjih nekoliko dekada uložen je veliki trud u ispitivanju same patogeneze nastanka hronične i neizlječive autoimunske inflamacije kod RA, koji je imao za posljedicu i pronalazak velikog broja „target ljekova“ u liječenju RA. Prije svega se misli na biološke ljekove, biološki slične ljekove, male molekule itd. Ono što se jasno zna je da u genetski predisponiranih osoba a na odgovarajući antigen (Ag) dolazi do aktivacije T ćelijskog imunskog odgovora koji preko kostimulatornih molekula dovodi do dalje aktivacije i humoralnog imunskog dogovora i sekrecije autoantitijela (At). Autoimunost se prije svega ogleda u stalnoj sekreciji proinflamatornih citokina (od kojih su najvažniji TNF – alfa, IL-1, IL-6), a sve to vodi i do nagomilavanja i aktivacije efektorskih ćelija imunskog sistema (makrofaga, neutrofila) sa posljedičnom sinovijskom proliferacijom, neoangiogenezom i osteoklastogenezom. Target ljekovi su zapravo usmjereni na blokadu humoralnog imuniteta (Rituximab), blokadu kostimulatornih molekula (Abatacept), blokadu nekih od proinflamatornih citokina (anti TNF ljekovi: golimumab, adalimumab; Tociluzumab; Anakinra itd), kao i blokadu efektorskih enzima (mali molekuli: Tofacitinib, Baricitinib itd). Oni su kao i dugo godina korišćeni konvencionalni sintetski bolest modifikujući ljekovi (Metotreksat, Sulfasalazin, Leflunomid) pokazali veliku efikasnost u liječenju RA.
Kod RA postoji velika heterogenost u kliničkom ispoljavanju, i to jeste bolest koja se karakteriše različitim početkom, različitim tokom i različitim ishodom. Međutim, najčešće se radi o hroničnom artritisu sa postepenim početkom, sa zahvatanjem malih i srednjih zglobova, koji ukoliko se ne liječi ima destruktivan karakter i vodi invaliditetu i značajnom porastu morbiditeta i mortaliteta. Očekivani „life expectancy“ u slučaju neliječenog RA koji se navodi u literaturi nije duži od 6-7 godina. Najznačajniji simtomi su bol, bolna osjetljivost, ukočenost i bolni otok zgloba(-ova), uz sistemske simptome u vidu slabosti, umora, niskogradusno povišene tjelesne temperature i gubitka tjelesne mase.
Postavljanje dijagnoze hroničnog artritisa u savremenoj reumatološkoj praksi ne predstavlja veliki problem, posebno kada se uzme u obzir da osim kvalitetnog kliničkog pregleda, kao i ranije dostupnih dijagnostičkih pretraga (radiografija zglobova, laboratorijske analize krvi, urina, sinovijske tečnosti), sada na raspolaganju postoje tenhike snimanja sa većom senzitivnošću i specifičnošću utvrđivanja zglobne, perizglobne i tetivne inflamacije, a kada je u pitanju RA i utvrđivanja oštećenja hrskavice i kosti. Tu se prije svega misli na ultrazvuk (UZ) i magnetnu rezonanciju (MR). Pomenute tehnike snimanja nam omogućavaju kod svih hroničnih artritisa (spondiloartritisi, urični artritis, artritisi u sklopu sistemskih bolesti vezivnog tkiva itd), a posebno kod RA, postavljanje dijagnoze u ranom stadijumu bolesti, što vodi ranom započinjanju liječenja i time značajno veći terapijski uspjeh.
Kao što je već rečeno, aktuelne novine u patogenezi RA, potvrđena efikasnost bolest modifikujućih ljekova (BML), a naročito metotreksata, kao i bioloških i biološki sličnih ljekova kod RA, značajno su doprinijeli usporavanju progresije i destruktivnosti bolesti, poboljšanju funkcijske sposobnosti i poboljšanju kvaliteta života ovih bolesnika. Nedvosmisleno je dokazano tokom niza godina da rano prepoznavanje i rano agresivno liječenje omogućavaju postizanje blažeg toka bolesti, niske aktivnosti ili remisije bolesti, što predstavlja opšteprihvaćeni cilj liječenja u struci. Iz tog razloga su od strane američkog koledža reumatologije i evropske lige reumatologa (ACR/EULAR) 2010. godine predloženi klasifikacioni kriterijumi za postavljanje dijagnoze RA, sa posebnim osvrtom na postavljanje dijagnoze ranog RA, jer su ranije predlagani kriterijumi bili više orijentisani na postavljanje dijagnoze tzv. razvijenog RA. Da bi se bolesnik klasifikovao da ima RA, potrebno je da ima upalu najmanje jednog perifernog sinovijskog zgloba uz odsustvo druge bolesti kojom se objašnjava zapaljenje (neki drugi hronični artritis, sistemska bolest vezivnog tkiva itd) i da ima najmanje 6 bodova iz sljedeća 4 domena:
- Distribucija artritisa:
1 veliki zglob – 0
2 velika zgloba – 1
1-3 mala zgloba – 2
4-10 malih zglobova – 3
≥ 10 malih zglobova – 5
- Serološki pokazatelji:
Negativan RF (reumatoidni faktor) i negativna ACPA (antitijela na cirkulišući citrulinisani peptid) – 0
Pozitivan RF ili pozitivna ACPA (nizak titar) – 2
Pozitivan RF ili pozitivna ACPA (visok titar) – 3
- Reaktanti akutne faze:
Normalna SE (sedimentacija) i CRP (C-reaktivni protein) – 0
Povišena SE i CRP – 1
- Trajanje simptoma:
< 6 nedjelja – 0
≥ 6 nedjelja – 1
Značaj ranog otkrivanja RA posebno dobija na značaju ukoliko se dijagnoza postavi u prvih 3 mjeseca bolesti (ranije se smatralo u prvi 6 mjeseci), što se u literaturi navodi kao „prozor terapijskih mogućnosti“, sa namjerom da se skrene pažnja na činjenicu da rani tretman BML može ne samo usporiti tok bolesti RA, već može i promijeniti tok bolesti, u smislu smanjenja inflamacije, zaustavljanja radiografske progresije bolesti a time i voditi poboljšanju funkcijske sposobnosti i smanjenju invaliditeta. Treba reći da su u liječenju RA brojni ljekovi pokazali efikasnost, sve od nesteroidnih antireumatskih ljekova (NSAIL, sa svojim analgetskim i antiinflamatornim dejstvom), pa do glukokortikoida (sa snažnim antiinflamatornim dejstvom) i antimalarika (hlorokvin, hidroksihlorokvin). Međutim, oni ljekovi koji dovode do promjene toka bolesti i usporavanja, odnosno zaustavljanja radiografske progresije bolesti se zovu bolest modifikujući ljekovi, koji se dijele u dvije velike grupe: konvencionalni sintetski BML (metotreksat, sulfasalazin, leflunomid) i biološki BML (anti TNF ljekovi: etanercept, adalimumab, golimumab, certolizumab pegol; anti IL6 ljekovi: tocilizumab; anti IL1 ljekovi: anakinra; anti CD20 ljekovi B limfocitne delecije: rituximab; blokatori kostimulatornog T limfocitnog – B limfocitnog signala: abatacept). Takođe, na raspolaganju su i biološki slični ljekovi većine primjenjivanih bioloških ljekova, ali i tzv. mali molekuli (inhibitori Janus kinaze: tofacitinib, baricitinib itd). U Crnoj Gori većina pomenutih i konvencionalnih sintetskih i bioloških BML, kao i neki biološki slični ljekovi i mali molekuli, su na raspolaganju za liječenje bolesnika sa RA.
U savremenoj reumatološkoj literaturi, a i svakodnevnoj praksi, unazad i više od 15 godina zastupljen je dokazano efikasan koncept liječenja RA „treat to target“ (liječenjem do cilja), kao i koncept praćenja lijećenja RA „tight control“ (stroga kontrola). Oba koncepta zapravo insistiraju na značaju ranog postavljanja dijagnoze RA i ranom započinjaju terapije i to ljekovima iz grupe BML (još uvijek je zlatni standard i prva terapijska opcija metotreksat), što predstavlja rani agresivni tretman. Osim toga, insistira se na intezivnijem praćenju ovih bolesnika nakon započinjanja terapije, i to u prvih 3 mjeseca liječenja mjesečno, potom tromjesečno sve do postizanja terapijskog cilja odnosno niske aktivnosti bolesti ili remisije. U slučaju neadekvatnog terapijskog odgovora kroz česte kontrole dobija se šansa za pravovremenu eskalaciju doze ili promjenu BML. RA i jeste pravi pionir ovog koncepta, jer smo svjedoci da se i u drugim reumatološkim oboljenjima uvodi sličan koncept u praćenju i liječenju, kao što je psorijazni artritis, drugi spondiloartritisi itd. I kod RA je u najvećem broju studija i u svakodnevnoj praksi najsnažnije dokazana efikasnost ovog koncepta. Osim toga, ažurirane EULAR-ove smjernice za liječenje RA iz 2019. godine zapravo insistiraju na ranom započinjanju liječenja RA, ali i na prepoznavanju faktora loše prognoze (visoka seropozitivnost RF i/ili ACPA, rana erozivna bolest, radiografska progresija bolesti itd) i nepostizanja terapijskog cilja, kako bi se u pravom momentu za svakog pacijenta sa RA izabrao adekvatan BML. Na slici broj 1 su prikazane ažurirane EULAR poreporuke za liječenje RA:
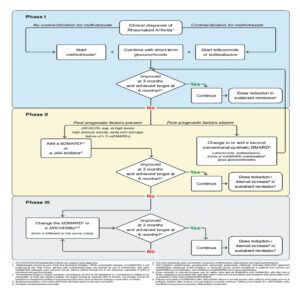 Slika 1: EULAR preporuke za liječenje RA (ažurirane, 2019.)
Slika 1: EULAR preporuke za liječenje RA (ažurirane, 2019.)
Na samom kraju, važno je naglasiti da u postavljanju dijagnoze ranog RA i ranom započinjanju tretmana, veliki značaj imaju svi nivoi zdravstvene zaštite. Krenuvši od primarnog nivoa i od samog izabranog ljekara koji kroz svakodnevni rad ima priliku prepoznati inflamatorni bol u zglobovima i postojanje inflamacije u zglobnim i tetivnim strukturama, i uz adekvatne dijagnostičke pretrage upućuje bolesnika reumatologu u što kraćem periodu, kako bi se dijagnoza bolesti potvrdila što ranije i time započeo ranije naglašeni rani agresivni tretman. Osim toga, i sekundarni nivo zdravstvene zaštite, pa i farmaceutska struka kroz dalje praćenje u liječenju bolesnika takođe imaju veliki udio u uspješnom liječenju pacijenata sa RA. Fizikalni tretman i rehabilitacija su podjednako važan segment u liječenju bolesnika sa RA u mirnoj fazi bolesti, a takođe je od velikog značaja i edukacija nemedicinske javnosti i stanovništva o samoj bolesti, njenim simptomima, načinu postavljanja dijagnoze, kao i velikom uspjehu liječenja brojnim ponuđenim terapijskim modalitetima. Time se nameće obaveznom uloga reumatologa, ali i drugih medicinskih radnika da svakodnevno radi na podizanju svijesti o ovoj veoma zastupljenoj bolesti, sa potencijalno velikim posljedicama, ali i sa velikim uspjehom u liječenju.








Add comment