Dr Rifat Međedović, internista – reumatolog
Klinički centar Crne Gore
Svakodnevna reumatološka praksa u adultnoj dobi je pokazala da liječenje mlade osobe sa juvenilnim idiopatskim artritisom (JIA) predstavlja izazov iz više razloga, sa nekoliko specifičnosti u kliničkom, dijagnostičkom i terapijskom pristupu.
Kada je u pitanju juvenilni idiopatski artritis (JIA), najveće izazove predstavljaju:
- različiti klinički obrasci JIA,
- efikasan i bezbjedan terapijski pristup,
- edukacija djece i njihovih roditelja,
- različita prognoza i potencijalne komplikacije podgrupa JIA,
- planiranje tranzicionog plana praćenja i liječenja u odrasloj dobi.
JIA zapravo predstavlja heterogenu grupu hroničnih artritisa, i dijagnoza se najčešće postavlja per exclusionem (metodom isključenja). JIA se definiše kao hronični artritis nepoznatog porijekla, u trajanju dužem od 6 nedjelja i kod osoba mlađih od 16 godina. Sve pomenuto predstavlja dijagnostičke kriterijume, pri čemu je za postavljanje dijagnoze JIA potrebno postojanje 3 od 3 kriterijuma.
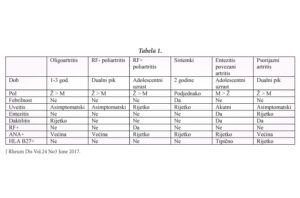 Svaka od pogrupa JIA se može svrstati u 2 grupe: sistemski i nesistemski oblik, a velika heterogenost karakteristika se ogleda u sljedećoj tabeli. (Pogledati Tabelu 1.)
Svaka od pogrupa JIA se može svrstati u 2 grupe: sistemski i nesistemski oblik, a velika heterogenost karakteristika se ogleda u sljedećoj tabeli. (Pogledati Tabelu 1.)
Napomena: neklasifikovani JIA ne zadovoljava kriterijume niti za jedan oblik ili zadovoljava kriterijume za 2 ili više navedenih oblika JIA.
Kompleksnost u postavljanju dijagnoze JIA predstavlja veliki broj stanja i oboljenja u samoj diferencijalnoj dijagnozi bolesti:
- monoartikularni artritis – septični artritis, reaktivni artritis, maligniteti (leukemija, neuroblastom), hemofilija, trauma, sarkoidoza, vilonodozni sinovitis,
- poliartikularni artritis – enteropatijski artritis, sistemski eritemski lupus, lajmska bolest, familijarni hipertrofični sinovitis, mukopolisaharidoze,
- sistemski oblik – infekcije, inflamatorna bolest crijeva, sistemske bolesti vezivnog tkiva, vaskulitisi, Kastelmanova bolest, familijarna mediteranska groznica, hiper IgD sindrom.
Za reumatologa u odrasloj reumatološkoj praksi reumatološki pregled pacijenta sa JIA nije uobičajen. Sve od simptomatologije i podataka o bolovima u zglobovima, bolnim otocima zglobova, jutarnjoj ukočenosti, kao i konzistentnost dobijenih podataka o pomenutim, pa do otoka na mjestu sjedenja, hramanje itd. Nameće se i neophodnost poznavanja muskuloskeletnog razvoja, normalnosti i abnormalnosti skeletnog razvoja uz varijacije istog. Osim toga, trebaju se i moraju poznavati efekti JIA na rast skeleta, linearni rast i nastanak deformiteta.
Nakon potvrde dijagnoze jednog od oblika JIA potreban je više nego precizan, i prije svega bezbjedan pristup u izboru terapije. Sve to imajući u vidu da se radi o mladim osobama, kod kojih je rast i razvoj (kako psihički tako i fizički) još uvijek u toku, imajući takođe u vidu da se radi o mladim osobama koje tek trebaju da planiraju i ostvaruju svoje životne puteve, školovanje, posao, planiranje potomstva itd. Farmakokinetski profil ljekova koji se koriste u liječenju hroničnih artritisa u pedijatrijskoj i adolescentnoj dobi je drugačiji, te su doze ljekova nerijetko drugačije (metotreksat, sulfasalazin, biološki ljekovi itd). Osim toga, sama komplijantnost djece i njihovih roditelja je izuzetno složena kategorija. Svakako da je potrebno mnogo više energije u radu pedijatrijskog reumatologa, kasnije adultnog reumatologa, u edukaciji djece i njihovih roditelja o samoj bolesti JIA, kao i vrsti terapije i očekivanom terapijskom rezultatu. Imajući u vidu nemogućnost da se da odgovor na pitanje da li će bolest ući u remisiju, i koliko će ta remisija trajati, nameće se veliki broj pitanja upućenih ljekarskim profesionalcima od strane djece i njihovih roditelja. Da li će neki lijek izazvati neželjni efekat, i još važnije, da li je taj neželjeni efekat reverzibilan ili ne, samo su još neka od dodatnih pitanja, koja ipak zahtijevaju veći angžman u edukacionom smislu nego li kada je odrasla reumatološka praksa u pitanju.
I pored svega navedenog, u stručnom medicinskom i reumatološkom smislu, najzahtjevnije je ispratiti prognostički profil pojedinih oblika JIA, što bi trebalo da nam da odgovor na pitanje o potencijalnim i očekivanim komplikacijama bolesti. Svaki od oblika JIA nosi različitu prognozu u pedijatrijskom uzrastu, a takođe i u adultnom uzrastu, i svaki od oblika JIA može odgovarati nekom od hroničnih artritisa u odrasloj dobi, ali i ne mora:
- sistemski artritis (sJIA) sa dominantnim mehanizmom nastanka putem autoinflamacije (IL1), “like Still“ u kliničkom smislu, polovina odlazi na monociklični oblik bolesti sa pravim remisijama i dobrom prognozom, dok polovina odlazi na policiklični oblik bolesti gdje remisije nijesu prave (hronični artritis) i prognoza je lošija. Poruka vezana za ovaj oblik bolesti je da treba biti oprezan sa subkliničkim inflamacijama zglobova.
- oligoartritis (RF-, ANA +) u vidu akutne ili hronične forme, a osim toga perzistirajući oblik bolesti sa dobrom prognozom dok je ekstenzivni oblik bolesti sa lošijom prognozom. Poruka vezana za ovaj oblik JIA je da ANA+ obavezuje oftalmološki skrining.
- poliartritis (RF-) sa dominantno dva oblika: ANA – „like seronegativni RA“ i ANA+ „like oligoartikularni JIA“ sa odgovarajućim prognozama. Poruka kod „like RA“ je da obavezuje praćenje radiografske progresije, uz problem remisije (održive remisije).
- poliartritis (RF+, sa ili bez ACPA+) je „like seropozitivni RA“, sa takođe odgovarajućom prognozom i porukom za praćenje radiografske progresije, uz problem remisije (održive remisije).
- psorijazni artritis odnosno „like adultni PsA“ sa perifernim i/ili aksijalnim zahvatanjem, koji kao i u odrasloj dobi može biti sa ili bez prisustva psorijaze, ko i uz oblik ANA+ „like oligoartikularni JIA“ – i njegovom prognozom.
- entezitis – povezani artritis (ANA-, HLA B27+ u polovine) sa perifernim i/ili aksijalnim zahvatanjem, može progredirati u ankilozirajući spondilitis odraslih ili ne, a ona ANA- u kliničkoj slici odlikuje pojavom uveitisa. Poruka za ovaj oblik JIA je praćenje i obazrivost u aksijalnoj komponenti (HLA B27+) ,sa ili bez uveitisa.
- nediferentovani artritis se javlja kod 10-15% JIA i uglavnom u daljem praćenju i toku odlazi u jedan od oblika hroničnog artritisa ili sistemske bolesti vezivnog tkiva odrasle dobi.
Treba pomenuti i veliku dijagnostičku heterogenost, te je zaključak da reaktanti akutne faze zapaljenja (sedimentacija eritrocita, C – reaktivni protein), RF (reumatoidni faktor), ANA (antinukleusna antitijela) i HLA gen, ne znače mnogo u postavljanju dijagnoze, nekada znače u daljem praćenju i liječenju, pitanje je da li određuju dalji tok bolesti, ali itekako određuju terapijski pristup (konvencinlni sintetski ili biološki bolest modifikujući lijek).
Imajući u vidu sve pomenuto, EULAR (European League Against Rheumatism) i PreS (Pediatric Rheumatology European Society) su 2017. godine izdali preporuke za tranzicionu njegu mladih osoba oboljelih od reumatskih bolesti sa juvenilnim početkom. Ključni elemnti preporuka su:
– postojanje tranzicionog plana
– multidisciplinarni pristup
– fleksibilnost u planiranju tranzicionih aktivnosti
– započinjanje što ranije (prema mogućnosti već sa 11+ godina)
– rano započinjanje upoznavanja/objašnjenja tranzicionog plana i među zdrevstvenim profesionacim i među djecom i njihovim roditeljima
– podjela aktivnosti i odgovornosti u samoj tranziciji, uz dokumentovanje istog
– upoznavanje tima adultnih zdravstvenih profesionalaca sa sprovođenjem tranzicionog plana
– obezbjeđivanje ljudskih i ostalih resursa za sve pomenuto.
Dominantno se u preporukama insistira na multidisciplinarnosti pedijatrijskog i adultnog reumatologa prije svega, uz učešće psihologa svakako. Takođe, na praćenju “evidence based” novijih podataka u dijagnostici i liječenju, ali i praćenju JIA. Time se pokušava složenost i teškoća preuzimanja liječenja mlade osobe sa JIA u adultnoj dobi svesti na najmanju moguću granicu.








Add comment