Prim. dr Jadranka Lakićević
Klinički centar Crne Gore
Karcinom dojke je, prema podacima Globocana za 2018. godinu, najčešći maligni tumor kod žena, kako u svijetu (više od dva miliona novooboljelih godišnje), tako i u Crnoj Gori (oko 400 novooboljelih godišnje). O veličini problema govore i podaci da se se u Evropi dijagnoza karcinoma dojke postavlja svaka dva minuta, a do smrtnog ishoda od ove bolesti dolazi svakih šest minuta. Bolest se najčešće dijagnostikuje nakon 65. godine, dok je oko 2% svih oboljelih žena u dobi do 35. godine života.
U razvijenim zemljama smrtnost od karcinoma dojke stagnira, što se objašnjava organizovanim mamografskim pregledima ženskog stanovništva (skrining programima), unaprjeđenjem dijagnostičkih i terapijskih pristupa (uvođenje inovativnih ljekova). Karcinom dojke se stvara u tkivima dojke – obično u duktusima (kanalićima koji prenose mlijeko do bradavice) ili lobulusima (režnjićima- žlijezdama koje stvaraju mlijeko).
Uzrok karcinoma dojke još uvijek nije poznat, ali su definisani brojni faktori rizika. Postojanje faktora rizika povećava mogućnost oboljevanja od karcinoma dojke, što ne znači da će žena obavezno oboljeti ukoliko ima neki od faktora rizika. Takođe je poznato da postoje bolesnice sa karcinomom dojke, a nemaju ni jedan poznati faktor rizika.
Najvažniji faktori rizika za karcinom dojke su: ženski pol (karcinom dojke je 100 puta učestaliji kod žena nego kod muškaraca), životna dob (pojava karcinoma dojke raste sa godinama starosti), pozitivna porodična anamneza za karcinom dojke (postojanje karcinoma dojka kod ženskih srodnika prve linije: majka, baba po majci, sestra, ćerka). Hormonski faktori kao faktori rizika su: rana menarha (prije 11. godine), kasna menopauza (poslije 54. godine), žene koje nisu rađale ili kod kojih je prva trudnoća nakon 30. godine, primjena hormonskih kontraceptivnih sredstava i hormonska supstituciona terapija nakon ulaska u menopauzu. Tim faktoriima je zajednička produžena izloženost visokim nivoima estrogena. Prethodno dijagnostikovan karcinom dojke povećava rizik za nastanak karcinoma u drugoj dojci.
Faktor rizika predstavljaju određeni genski faktori: 5-10% žena oboljelih od karcinoma dojke ima nasljedni karcinom dojke. Karakteriše ga prisustvo mutacija na tzv. BRCA 1 i BRCA 2 genima (BRCA: BReast CAncer). Ove promjene se nasljeđuju od oca ili od majke i nose povećani rizik od nastanka karcinoma dojke (50-85%) i za karcinom jajnika (20-40%).
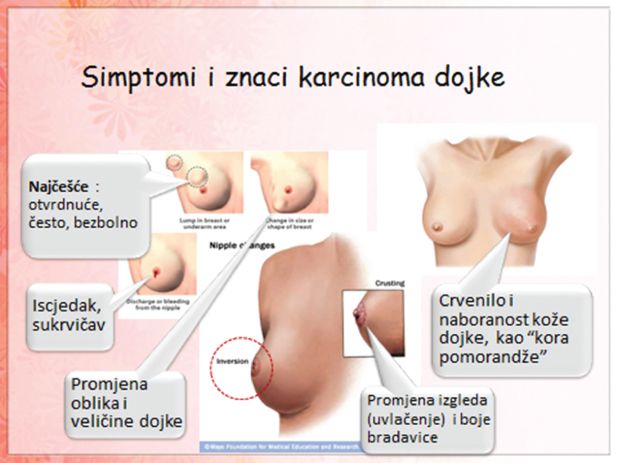
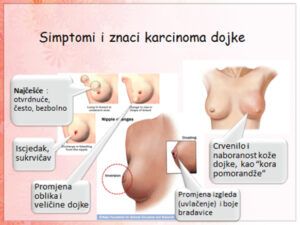 Simptomi karcinoma dojke se manifestuju kao “otvrdnuće” u dojci, promjena veličine ili oblika dojke, promjena izgleda i uvlačenje bradavice, sukrvičav isjedak iz bradavice, crvenilo i naboranost kože dojke, uvećanje limfnih žlijezda u pazušnoj jami.
Simptomi karcinoma dojke se manifestuju kao “otvrdnuće” u dojci, promjena veličine ili oblika dojke, promjena izgleda i uvlačenje bradavice, sukrvičav isjedak iz bradavice, crvenilo i naboranost kože dojke, uvećanje limfnih žlijezda u pazušnoj jami.
Pojedini simptomi mogu da ukažu na prisustvo metastaza. Bol u kostima može da bude uzrokovan metastazama u kostima, a metastaze na plućima dovode do upornog kašlja, gušenja ili gubitka daha.
Dijagnoza karcinoma dojke
Zlatni standard za dijagnozu karcinoma dojke je trostruki (“triple”) dijagnostički pristup: klinički pregled, radiografska ispitivanja i histopatološki pregled. Klinički pregled obuhvata inspekciju i palpaciju dojke i regionalnih limfnih čvorova. Radiološka ispitivanja su mamografija, ultrazvučni pregled dojke i regionalnih limfnih čvorova i magnetna rezonanca (MR) dojke. Dodatni radiološki pregledi su rendgen snimak pluća, ultrazvuk abdomena i scintigrafija kostiju, a sprovode se kako bi se ustanovilo postojanje metastaza.
Histopatološki pregled predstavlja ispitivanje tumorskog tkiva pod mikroskopom, a nakon uzimanja uzoraka tumora. Uzimanje uzoraka tumorskog tkiva je biopsija. Patohistološki pregled treba da potvrdi ili isključi dijagnozu karcinoma dojke, kao i da pruži više informacija o karakteristikama tumora. Patohistološka dijagnoza je obavezna prije započinjanja onkološkog liječenja. Histopatološko ispitivanje se obavlja i nakon operacije, kada se pregleda tumorsko tkivo, tkivo dojke i odstranjeni limfni čvorovi. Pathistološki izvještaj treba da sadrži sve podatke potrebne za planiranje lokoregionalnih i adjuvantnih sistemskih oblika liječnja.
Osobine tumora navedene u patohistološkom nalazu grupišu karcinom dojke u nekoliko podtipova, koji se razlikuju po svom biološkom ponašanju.
Određivanje stadijuma bolesti (“staging”) je utvrđivanje proširenosti tumora. Za karcinom dojke postoji pet stadijuma, označenih 0 do IV. Uopšteno govoreći, što je niži stadijum, to je bolja prognoza. TNM klasifikacija za određivanje stadijuma uzima u obzir veličinu tumora (T), zahvaćenost limfnih čvorova (nodusa) (N) i postojanje ili odsustvo metastaza (M).
Shematski prikaz stadijuma karcinoma dojke
| Stadijum | Definicija |
| Stadijum 0
Ca in situ |
Tumorske ćelije se zadržavaju unutar mliječnih kanalića u kojima su se prvobitno pojavile |
| Stadijum I | Veličina tumora je manja od 2 cm u dijametru |
| Stadijum II | Tumor je ili manji od 2 cm u dijametru i proširio se na limfne čvorove u pazuhu ili je veličina tumora između 2 cm i 5 cm u dijametru, bez zahvaćenosti limfnih čorova u pazušnoj jami |
| Stadijum III | Tumor može biti bilo koje veličine, ali je:
−zahvatio grudni koš i/ili kožu dojke −zahvatio najmanje 10 limfnih čvorova pazužne jame ili su limfni čvorovi vezani jedni za druge ili za druge strukture −zahvatio limfne čvorove blizu grudne kosti −zahvatio limfne čvorove ispod ili iznad kjučne kosti |
| Stadijum IV | Tumor je zahvatio ostale organe tijela, najčešće kosti, pluća, jetru ili mozak. Udaljeni depoziti tumorskog tkiva se nazivaju metazstaze |
Određivanje stadijuma bolesti je neophodno za procjenu rizika i prognozu bolesti, kao i za izbor odgovarajuće terapije.
Patohistoški pregled
Patohistoški pregled ukazuje da li je karcinom dojke invazivan ili neinvazivan (“in situ”), kao i u kojim tkivima dojki se formirao (najčešći su duktalni i lobularni karcinom). Histološki tipovi koji se rjeđe javljaju su tubularni, mucinozni, medularni i papilarni karcinomi dojke.
Gradus tumora označava koliko se izgled tumorskih ćelija razlikuje od izgleda normalnih ćelija dojke. Gradus se označava brojevima 1, 2 i 3: što je veći gradus, to je tumor agresivniji.
Status hormonskih receptora i HER2 status
Rezultati biopsije obavezno uključuju određivanje statusa hormonskih receptora (receptora za estrogen (ER) i/ili receptora za progesteron (PgR)) i HER2 status. Najveći broj tumora dojke (60-70%) je hormonski zavistan. Ovi tumori ispoljavaju značajnu prisutnost ER i/ili PgR. To znači da je njihov rast i širenje stimulisano estrogenom. Endokrino zavisni tumori (ER+i/ili PgR+) imaju bolju prognozu od endokrino nezavisnih tumora.
Kod 15-20% slučajeva karcinoma dojke javlja se prekomjerno izražen HER2 protein na površini tumorskih ćelija ili postoji prekomjerno umnožavanje HER2 gena u ćelijama. Takvi tumori se označavaju kao HER2 pozitivni tumori, i oni su agresivnijeg toka nego HER2 negativni. Za tretman HER2 pozitivnih karcinoma dojke se koriste ljekovi koji blokiraju HER2 receptore. Uvođenjem trastuzumaba, prvog anti HER2 lijeka, promijenjen je tok bolesti: značajno je smanjen rizik od ponovne bolesti i rizik od smrtnog ishoda.
Status hormonskih receptora i ekspresija HER2 receptora određuju se imunohistohemijskim metodama. Za određivanje broja kopija HER2 gena koristi se tehnika pod nazivom in situ hibridizacija.
Tumori koji nemaju ER, PgR ili visoke nivoe HER2 receptora označeni su kao trostruko negativni tumori.
Proliferacioni marker
Ki-67 je protein koji se nalazi u tumorskim ćelijama tokom njihove diobe, te ukoliko je Ki-67 prisutan u visokom procentu ćelija, onda je to pokazatelj brzog umnožavanja ćelija karcinoma dojke.
Liječenje karcinoma dojke
Imajući u vidu heterogenost karcinoma dojke, tretman je kompleksan i podrazumijeva sagledavanje brojnih faktora: stepen proširenosti bolesti, specifične karakteristike tumora, opšte stanje bolesnice, menopauzalni status i postojanje komorbiditeta (drugih bolesti). Takođe, važne su i preference pacijentkinje.
Liječenju se pristupa individualno, svakoj pacijentkinji pojedinačno, uzimajući u obzir sve prethodno navedene parametre. Odluke o liječenju donosi multidisciplinarni tim (Konzilijum za dojku).
Terapijski modaliteti obuhvataju hirurško liječenje, zračnu terapiju i sistemsku terapiju. Ovi oblici liječenja mogu da se sprovode pojedinačno, ili se liječenje, najčešće, sprovodi njihovom kombinacijom. Hirurgija i radioterapija su lokalni vidovi liječenja.
Sistemska terapija je primjena hemioterapije, hormonske terapije ili ciljane („targeted”) terapije. Hemioterapija predstavlja primjenu citotoksičnih ljekova. HER2 pozitivan karcinom dojke se tretira hemioterapijom i/ili hormonskom terapijom, koje se kombinuju sa antiHER2 agensima. Kod hormonski zavisnih tumora sprovode se različite manipulacije endokrinom sistemom sa ciljem smanjenja djelovanja estrogena na rast tumora. Hormonskim liječenjem se blokira ili produkcija estrogena ili njegovo vezivanje na nivou ER i PgR tumorskih ćelija.
Hormonska (endokrina) terapija se znatno bolje toleriše od hemioterapije.
Poznavanje biologije i načina funkcionisanja malignih ćelija omogućava ciljano djelovanje ljekova na ključna mjesta odgovorna za proces rasta, razvoja i širenja tumora. Primjenom ciljane, “targeted” terapije, moguće je uticati na normalizaciju ili modifikaciju molekularnih procesa u tumorskom tkivu. Ciljana terapija karcinoma dojke obuhvata različite grupe ljekova: anti HER2 agense, CDK4/6 inhibitore, mTOR inhibore, antiangiogenu terapiju, PARP inhibitore.
Osim specifičnog onkološkog liječenja, tokom čitavog toka bolesti se sprovodi simptomatsko suportivna terapija, sa ciljem ublažavanja simptoma bolesti ili neželjenih efekata primijenjenog liječenja.
Generalno, sa aspekta liječenja, govorimo o liječenju ranog karcinoma dojke (stadijumi I i II), liječenju lokalno uznapredovale bolesti (stadijum III) ili tretmanu metastatske bolesti (stadijum IV).
Cilj liječenja ranog karcinoma dojke je odstranjivanje cjelokupnog vidljivog tumorskog tkiva iz dojke i regionalnih limfnih čvorova i spriječavanje ponovne bolesti, odnosno izliječenje. Ovo podrazumijeva primjenu lokalnih postupaka na dojci i regionalnim limfnim čvorovima (hirurški zahvat i zračenje), nakon kojeg slijedi adjuvantno sistemsko liječenje.
Liječenje većine bolesnica započinje hirurškim zahvatom kojim se odstranjuje tumor i pazušni limfni čvorovi. Vrsta operacije zavisi od vrste i veličine tumora, njegove lokalizacije i veličine dojke. Operacija se sprovodi kao poštedna, kada se uklanja tumor i dio okolnog zdravog tkiva. Mastektomija je uklanjanje dojke u cjelini.
Obavezno se radi provjera i uklanjanje limfnih čvorova iz pazušne jame.
Limfni čvor stražar (“Sentinel”) je prvi limfni čvor koji prima limfnu drenažu iz područja zahvaćenog malignim tumorom. Ukoliko je negativan, uklanja se samo on, a kad je sentinel limfni čvor zahvaćen tumorskim tkivom, uklanjanju se svi limfni čvorovi iz pazuha. Postoperativna radioterapija se obavezno sprovodi nakon poštedne operacije dojke, a nakon mastektomije u određenim situacijama. Kod većine bolesnica se indikuje adjuvantna sistemka terapija. Cilj adjuvantnog liječenja je da uništi eventualne mikrometastaze i spriječi relaps (ponovno javljanje) bolesti. Uvođenje adjuvantnog sistemskog liječenja u rutinski, svakodnevni tretman bolesnica sa ranim karcinom dojke, je dovelo do boljih ishoda bolesti i spašavanja hiljada života. Koja će vrsta ili vrste adjuvantnog liječenja biti sprovedene zavisi od stadijuma bolesti, bioloških karakteristika tumora i menopauzalnog statusa oboljele. Adjuvantna sistemska terapija se sprovodi kao hemioterapija, adjuvantna hormonska terapija i /ili adjuvantna anti HER2 terapija.
Lokalno uznapredovali karcinom dojke – stadijum u kojem ne postoje metastaze u drugim organima, ali je operacija, kao početni pristup, teško izvodljiva ili nemoguća zbog veličine tumora, zbog zahvatanja zida grudnog koša i infiltracije kože dojke. Tada se liječenje započinje sistemskom, preoperativnom (neoadjuvantnom) terapijom. Cilj ovog vida liječenja je smanjenje tumora: tumor treba da se prevede iz inoperabilnog u operabilni stadijum ili da se smanji na veličinu kako bi bila moguća poštedna operacija. U neoadjuvantnom pristupu se najčešće primjenjuje hemioterapija sa ili bez anti HER2 terapije (u zavisnosti od biološkog podtipa tumora). Operacija se sprovodi nakon završetka neoadjuvantnog liječenja. Najveći procenat kompletnog patološkog odgovora nakon neoadjuvantne terapije (nestanak tumorskih ćelija iz dojke i limfnih čvorova) postiže se kod HER2 pozitivnih i trostruko negativnih tumora. Iz tog razloga se kod ovih podtipova neodjuvantna terapija može primijeniti i u ranom stadijumu.
Kod metastatskog karcinoma dojke tumor je proširen u druge djelove tijela, te je primarni pristup sistemska terapija, uz eventualne lokalne oblike terapije (npr. zračenje kod bolnih koštanih metastaza ili metastaza mozga). U zavisnosti od biološkog podtipa karcinoma dojke, sistemsko liječenje može da bude hemioterapija, hormonska terapija ili ciljana terapija.
Metastatski karcinom dojke još uvijek nije moguće sasvim izliječiti. Činjenica je da danas postoji veliki broj oboljelih koje godinama žive sa ovom bolešću. Cilj liječenja metastatske bolesti je prevođenje u hroničnu bolest dugog toka i dugog trajanja, uz održanje dobrog kvaliteta života. Zahvaljujući primjeni inovativnih ljekova, kod značajnog broja pacijentkinja postiže se dobra kontrola bolesti, tako da naše bolesnice mogu da žive kvalitetno dugi niz godina.










Add comment