Dr sci med. Ljiljana Bojić, spec. nuklearne medicine
Načelnica Centra za nuklearnu medicinu
Institut za onkologiju, Klinički Centar Crne Gore
Nuklearna medicina je oblast medicine u kojoj se dijagnostikuju i liječe razne bolesti korišćenjem radioaktivnih materijala. Osnovu primjene radioobilježivača i radiobilježenih supstanci u nuklearno/medicinskoj dijagnostici čini mogućnost praćenja fizioloških i patofizioloških procesa u organizmu. Klinička informacija se dobija upravo registrovanjem kretanja i biodistribucije radioobilježivača unijetog u organizam, pomoću spoljašnje detekcije gama kamerom koja predstavlja osnovni vizualizacioni uređaj u nuklearnoj medicini, a koji je u upotrebu uveo H. Agner 1958. godine. Metode dijagnostičke nuklearne medicine su neinvazivnog karaktera i za njihovo izvođenje se koriste male količine radioaktivnih materijala koje ne remete fiziološke procese u organizmu.
Scintigrafija je metoda kojom se na osnovu vizuelnog prikaza (scintigrama) dobija uvid u distribuciju radiofarmaka u organu od interesa. S obzirom da raspored radiofarmaka u organu zavisi u prvom redu od njegovih funkcionalnih, a potom i anatomskih karakteristika, scintigram pruža informaciju prvenstveno o funkciji, a potom i morfologiji ispitivanog organa.
Scintigrafske tehnike imaju široku primjenu u velikom broju kliničkih grana (endokrinologija, nefrologija, kardiologija, pulmologija, gastroenterohepatologija, neurologija, itd), ali može se reći da metode nuklearne medicine ipak najveći značaj imaju u onkologiji gdje se koriste kako u dijagnostici, tako i u liječenju malignih tumora.
Dijagnostičke scintigrafske metode se mogu podijeliti na statičke, dinamske i tomografske (SPECT i PET) studije. PoslJednjih decenija u širokoj upotrebi su hibridni SPECT/CT, PET/CT, PET/MR uređaji koji zahvaljujući objedinjavanju modaliteta za nuklearno-medicinska i radiološka ispitivanja omogućavaju fuziju funkcionalnih i morfoloških karakteristika, čime se značajno poboljšavaju ukupni dijagnostički potencijali pomenutih tomografskih tehnika.
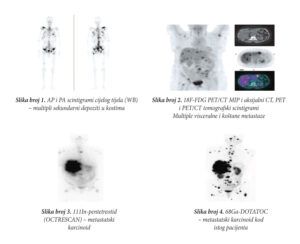
SCINTIGRAFIJA SKELETNOG SISTEMA je jednostavna metoda koja omogućava brzi uvid u stanje cjelokupnog skeleta uz visoku senzitivnost u otkrivanju promjena u kostima. Indikacije za ovu metodu su brojne, ali najveći značaj ima u ranom otkrivanju, lokalizaciji i procjeni stepena proširenosti koštanih metastaza. Scintigrafija kostiju se izvodi primjenom obilježenih fosfatnih i difosfatnih jedinjenja koja pokazuju visok afinitet za organski matriks kosti ili površinu hidroksiapatita. Standardna scintigrafija kostiju prezentuje scintigram cijelog tijela u anteriornoj i posteriornoj projekciji, dok se primjenom SPECT i SPECT/CT scintigrama dobijaju ciljani snimci regiona od interesa i bolja korelacija morfoloških sa funkcijskim i metaboličkim procesima. Koštane metastaze se obično javljaju na mjestima pojačanog protoka i aktivnog djelovanja koštane srži, a promjene se na scintigramu prikazuju u vidu multiplih, asimetrično raspoređenih fokusa pojačane akumulacije radiofarmaka (slika broj 1), mada se mogu prezentovati i u vidu solitarnih zona hiperfiksacije, difuzno pojačane akumulacije ili u vidu “hladnih”, fotondeficijentnih lezija. Ova metoda najčešću primjenu ima kod pacijenata sa karcinomom dojke, prostate i pluća.
 PET (POZITRONSKA EMISIONA TOMOGRAFIJA) predstavlja jedinstvenu nuklearno-medicinsku tehniku koja zahvaljujući mogućnosti vizuelizacije i mjerenja biohemijskih i fizioloških procesa na ćelijskom i molekularnom nivou, posjeduje ogromne dijagnostičke i istraživačke potencijale, posebno u oblasti onkologije, ali i kardiologije i neurologije.
PET (POZITRONSKA EMISIONA TOMOGRAFIJA) predstavlja jedinstvenu nuklearno-medicinsku tehniku koja zahvaljujući mogućnosti vizuelizacije i mjerenja biohemijskih i fizioloških procesa na ćelijskom i molekularnom nivou, posjeduje ogromne dijagnostičke i istraživačke potencijale, posebno u oblasti onkologije, ali i kardiologije i neurologije.
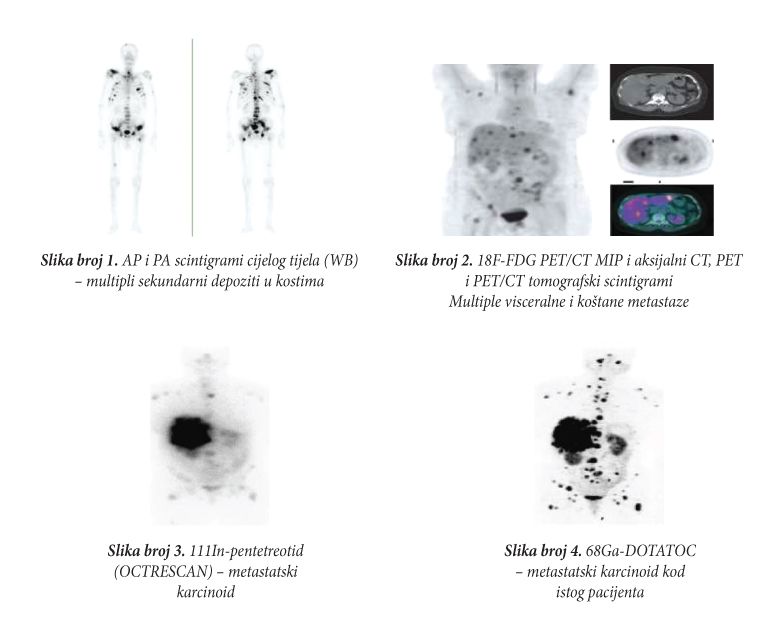
PET se zasniva na upotrebi radiofarmaka u čijem su sastavu kratkoživeći pozitronski emiteri. U upotrebi su savremeni PET/CT uređaji koji predstavljaju hibridne vizuelizacione uređaje, koji objedinjavanju modalitete za nuklearno-medicinska (PET) i radiološka (CT) ispitivanja. Naime, simultanom primjenom ovih tehnika neposredno se dobijaju fuzionisani funkciono-morfološki snimci, čime je omogućena ne samo dobra vizuelizacija funkcionalnih karakteristika, već i precizno utvrđivanje topografske, anatomske lokalizacije i veličine patoloških promjena (slika broj 2).
Najčešće primjenjivan radiofarmak u onkološkoj PET dijagnostici je 18F-FDG. Ovaj analog glukoze se u metabolički aktivne tumorske ćelije (koje inače karakteriše pojačan metabolizam glukoze) transportuje kao glukoza. Naime, tumorske ćelije pokazuju intenzivniji metabolizam glukoze zbog većeg broja glukoza membranskih transportnih proteina (GLUT) i višeg nivoa intracelularnih enzima koji potpomažu glikolizu. Praktično, zahvaljujući različitom intenzitetu posmatranog metaboličkog procesa (zone sa povećanom ili smanjenom aktivnošću), a na osnovu kvalitativne i kvantitativne procjene metabolizma glukoze, mogu se razlikovati benigni od malignih tumora. Utvrđena je korelacija između stepena maligniteta i metabolizma glukoze u tumoru čiji intenzitet predstavlja parametar proliferativne aktivnosti i agresivnosti tumora. Na taj način se omogućava vizuelni i kvantitativni uvid u metabolizam, proširenost, vijabilnost i proliferativnu sposobnost tumorskog tkiva. S druge strane, procjena metabolizma glukoze pomoću PET predstavlja mnogo osjetljiviji pokazatelj rezultata primijenjene terapije (indikator vijabilnosti tumora) u odnosu na procjenu zapremine tumora pomoću radioloških metoda.
Opšte onkološke indikacije za primjenu PET/CT-a bile bi:
– Procjena proširenosti bolesti (stejdžing);
– Potreba ponovne procjene proširenosti bolesti (restejdžing);
– Evaluacija rezidualnih tumorskih masa;
– Terapijski monitoring (kvantifikacija metabolizma tumora) nakon završetka liječenja ili
tokom trajanja liječenja, ukoliko se planira promjena terapije;
– Prisustvo pozitivnih tumorskih markera uz negativne rezultate standardnih metoda
praćenja;
– U rijetkim slučajevima kod inicijalne dijagnostike.
18F-FDG se danas rutinski primjenjuje u dijagnostici i praćenju tumora glave i vrata, malignih limfoma, melanoma, karcinoma dojke, karcinoma pluća, karcinoma jajnika, karcinoma grlića materice, kolorektalnog karcinoma…
Osim 18F-FDG koriste se i 18F-holin kao marker aktivnosti holin kinaze (koristi se kod pacijenata sa karcinomom prostate ili hepatocelularnim karcinomom), kao i radioobilježene aminokiseline kao što su 11C-metionin, 11C-tirozin (kod tumora mozga), ali i mnogi drugi.
Za detekciju neuroendokrinih tumora (NETs) koji ispoljavaju ekspresiju somatostatinskih receptora i njihovih metastaza danas su u upotrebi analozi somatostatina obilježeni tehnecijumom, od kojih je u rutinskoj upotrebi 99mTc-EDDA/HYNIC-octreotate, koji je odlična alternativa 111In-pentetreotidu (Octreoscan – slika broj 3). Ipak, najveću senzitivnost, specifičnost i dijagnostičku tačnost u ovoj grupi NETs imaju 68Ga-DOTA peptidi (97%, 92% i 96%) koji imaju visok afinitet za vezivanje za somatostatinske receptore 2, 3 i 5 (slika broj 4). Prednost imidžinga sa 68Ga-DOTA peptidima jeste što preciznije doprinosi odluci o primjeni peptid receptor radionuklidne terapije (PRRT) u ovoj grupi pacijenata.
Za dijagnostiku NETs simpatoadrenalnog porijekla (feohromocitoma, paraganglioma, neuroblastoma…) i njihovih metastaza veliki klinički značaj ima imidžing sa 123/131J-mIBG koji utiče na dalji terapijski menadžment, dok je radiofarmak 18F-DOPA veoma senzitivan za metastaze medularnog karcinoma.
Za imidžing pacijenata sa karcinomom prostate u poslednje vrijeme koristi se savremeni PET/CT radiofarmak 68Ga-PSMA.
LIMFOSCINTIGRAFIJA SENTINEL NODUSA
Uvid u zahvaćenost regionalnih limfnih žlijezda je bitan dio dijagnostičkog postupka u onkologiji. Na primjer, prisustvo metastaza u aksilarnim i/ili drugim regionalnim limfaticima u vrijeme postavljanja dijagnoze karcinoma dojke ili melanoma značajno pogoršava prognozu i nalaže agresivnije terapijske postupke. Danas se najčešće primjenjuju preoperativna (limfoscintigrafska) i/ili intraoperativna detekcija metastatske zahvaćenosti jednog ili više sentinel limfnih čvorova (sentinel – eng. stražar).
Po definiciji sentinel nodus je prvi limfni čvor u koji tumor metastazira, tj. limfni čvor sa kojim tumor ima direktnu komunikaciju putem limfne drenaže. Dalja metastatska komunikacija se može nastaviti putem drugog ili trećeg ešalona (basena) limfnih čvorova.
Preoperatvna limfoscintigrafija ima za cilj da hirurgu olakša planiranje i izvođenje hirurške intervencije koja slijedi. U toku same intervencije prvo se vrši identifikacija suspektnog sentinel limfnog nodusa, zahvaljujući prethodnoj aplikaciji radioobilježenog nanokoloida i registrovanju radioaktivnosti u zoni operativnog polja pomoću posebno konstruisane sonde – scintilacionog detektora (gama proba). Potom se vrši ekstirpacija sentinel nodusa i histološka dijagnostika “ex tempore”. Ukoliko se konstatuje da sentinel nodus(i) nisu zahvaćeni metastazom, hirurška intervencija koja slijedi je znatno manjeg obima, izbjegava se radikalno odstranjivanje cjelokupne grupacije limfnih nodusa i prateći komorbiditet, a prognoza bolesti je dobra. Ukoliko je patohistološki nalaz pozitivan vrši se eksploracija šireg regiona i ekstirpacija svih dostupnih limfnih žlijezda. Ova nuklearno-medicinska metoda se najčešće primjenjuje u hirurgiji karcinoma dojke i melanoma, a u poslednje vrijeme i u hirurgiji malignih tumora glave i vrata, malignih tumora vulve, penisa, prostate i drugih.
TERAPIJA U NUKLEARNOJ MEDICINI
Terapijska primjena radiofarmaka je u stalnoj ekspanziji tako da je postala sastavni dio protokola za liječenje više tipova karcinoma i njihovih metastaza, ali i nekih benignih stanja kao što su hipertireoza i inflamatorno/degenerativna oboljenja zglobova.
Za ovaj vid terapije primjenjuju se radiofarmaci koji se selektivno i u visokoj koncentraciji preuzimaju od strane ciljnog tkiva i u njemu se dugo zadržavaju. Zračenje, koje potiče od radionuklida, izaziva jonizaciju materije kroz koju prolazi, a kao rezultat ovog efekta dolazi do inflamacije i nekroze, praćene fibrozom tumorskog ili hiperfunkcijskog tkiva. Aplikovana aktivnost radionuklida znatno je veća od aktivnosti koje se koriste u dijagnostičke svrhe, pa se ova terapija bolesti koristi uglavnom kada drugim metodama nije moguce postići željeni efekat, ili u odmaklim stadijumima malignih bolesti.
Danas se radionuklidna terapija bazira na primjeni radionuklida ili radiofarmaka obilježenih radioizotopima koji emituju beta minus čestice, Augerove elektrone ili alfa čestice.
Terapija sa 131J se koristi za liječenje diferentovanih (papilarni i folikularni) karcinoma štitaste žlijezde, a nakon operativnog liječenja (totalna tireoidektomija). Cilj ove terapije je da se uništi preostalo jod-avidno žljezdano tkivo ili metastaze tumora. Destrukcija rezidualnih tumorskih ćelija i preostalog zdravog tiroidnog tkiva dovodi do naglog snižavanja koncentracije tireoglobulina u serumu, što je od velikog značaja u daljem praćenju, jer kasniji rast ovog tumorskog markera ukazuje na pojavu recidiva bolesti ili metastaza. S obzirom na veličinu terapijskih doza koje se daju ovim bolesnicima njihovo liječenje se sprovodi u posebnim, namjenski građenim bolničkim terapijskim blokovima.
Nakon sprovedene aplikacije 131J terapijske doze radi se scintigram cijelog tijela (WB postterapijski sken) kojim se potvrdjuje koncentracija radioaktivnog joda u tiroidnoj loži, lokoregionalnim ili udaljenim metastazama.
Primjena radiofarmaka za liječenje neuroendokrinih tumora (NETs) je bazirana na osobini da ovi tumori najčešće posjeduju mehanizme akumulacije neuroamina ili ekspresiji somatostatinskih receptora na ćelijskim membranama. Za liječenje inoperabilnih tumora simpatoadrenalnog porijekla (feohromocitomi, neuroblastomi, paragangliomi…) visoku efikasnost je pokazao 131JmIBG koji je analog norepinefrina, pa se mehanizmom aktivnog transporta koncentriše u neurosekretornim granulama i adrenergičnim nervnim završecima.
Otkriće da izvjesni tumori posjeduju receptore za peptidne hormone, posebno za somatostatin, pružilo je molekularnu bazu za uspješnu primjenu radioobilježenih analoga somatostatina. Kod bolesnika sa NETs koje karakteriše ekspresija somatostatinskih receptora, prethodno utvrđena scintigrafijom, prema indikacijama je moguće primijeniti i radionukliudnu terapiju analozima somatostatina (peptid-receptor radionuklidna terapija – PRRT). Od PRRT radiofarmaka u ovog grupi NETs, 90Y-DOTATOC se pokazao efikasnom u smanjenju tumorske mase, posebno kod većih tumora. Osim navedenog preparata, koriste se 90Y-DOTATATE za veće i 177Lu-DOTATATE za manje tumore, često i kombinovano. U pojedinim razvijenim centrima primjenjuje se i 225Ac- DOTATATE.
Kod metastatskog, hormon rezistentnog karcinoma prostate (mCRPC) u primjeni je već pomenuti imidžing sa 68Ga-PSMA PET/CT, a po principu teranostike, pozitivan nalaz omogućava liječenje sa 177Lu-PSMA-617 ili 225Ac-PSMA-617 terapijom.
Terapija radionuklidima pruža mogućnost njihovog selektivnog nakupljanja u koštatnim metastazama, sa ispoljavanjem radijacionog efekta samo u zoni dometa radioaktivnih čestica, uz minimalan štetni efekat na hematopoezni sistem.
Radiofarmak koji se danas najčešće koristi u terapiji bola kod koštanih metastaza je 89Sr-hlorid, koji je u biokinetskom smislu, analog kalcijuma, nakuplja se u kostima i izlučuje bubrezima. Značajno smanjenje ili potpun nestanak bola se javlja kod 80% bolesnika, 10-20 dana nakon terapije i traje prosječno šest mjeseci. Terapija se može ponavljati u tromjesečnim intervalima i kombinovati sa zračenjem. U upotrebi su i 186Re i 153Sm koji su konjugovani sa fosfatnim ligandima kako bi se ostvarila njihova akumulacija u koštanim metastazama.
U zaključku možemo reći da metode nuklearne medicine imaju nesporan, veliki značaj u dijagnostici i praćenju velikog broja malignih tumora i njihovih metastaza. Takođe, radionuklidna terapija kao posebna oblast nuklearne medicine, poslednjih godina doživljava svoju ekspanziju, zahvaljujući uvođenju novih, savremenih terapijskih radiofarmaka sa ciljanim djelovanjem koji daju izvanredne rezultate.









Add comment